Locītavu un mīksto audu sāpes ir viena no biežākām sūdzībām gan darbspējīgā vecumā, gan senioriem, būtiski ietekmējot ikdienas aktivitātes, darbaspējas un dzīves kvalitāti. Šīs sāpes bieži nav saistītas ar pašas locītavas nodilumu, bet gan ar apkārtējo struktūru – cīpslu, to apvalku, gļotsomiņu vai mīksto audu – iekaisumu un funkcionāliem traucējumiem. Pie šādām slimībām pieder bursīts, tendinīts, tenosinovīts, fibromialģija un Beikera cistas.
Šīs slimības var izpausties ar sāpēm, pietūkumu, kustību ierobežojumu vai hronisku diskomfortu, un to iemesli bieži ir pārslodze, atkārtotas kustības, traumas, stājas problēmas vai arī sistēmiski procesi organismā. Savlaicīga atpazīšana un pareizi izvēlēta ārstēšana ir būtiska, lai novērstu slimības progresēšanu un atjaunotu normālu kustību.
Šajā rakstā aplūkoti bursīta raksturīgākie simptomi, iespējamie cēloņi un mūsdienīgas ārstēšanas pieejas, kas ietver farmakoterapiju un citas metodes.
Bursīts
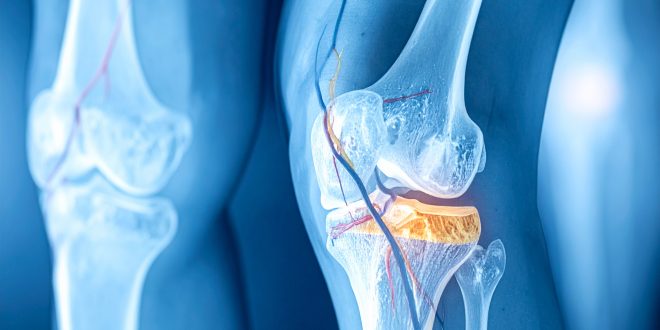
Bursīts ir akūts vai hronisks bursas iekaisums. Cēlonis parasti nav zināms, taču to var veicināt atkārtota vai akūta trauma, kā arī infekcija un kristālu nogulsnēšanās izraisīta slimība. Simptomi ir sāpes (īpaši kustību vai spiediena laikā), pietūkums un jutīgums. Diagnosticē parasti pēc klīniskām pazīmēm. Tomēr, lai novērtētu dziļākas bursas, var būt nepieciešama ultrasonogrāfija. Infekcijas un kristālu izraisītas slimības diagnostikai nepieciešama bursas šķidruma analīze. Ārstēšana ietver imobilizāciju (šinas), NPL, reizēm kortikosteroīdu injekcijas un pamatcēloņa novēršanu.
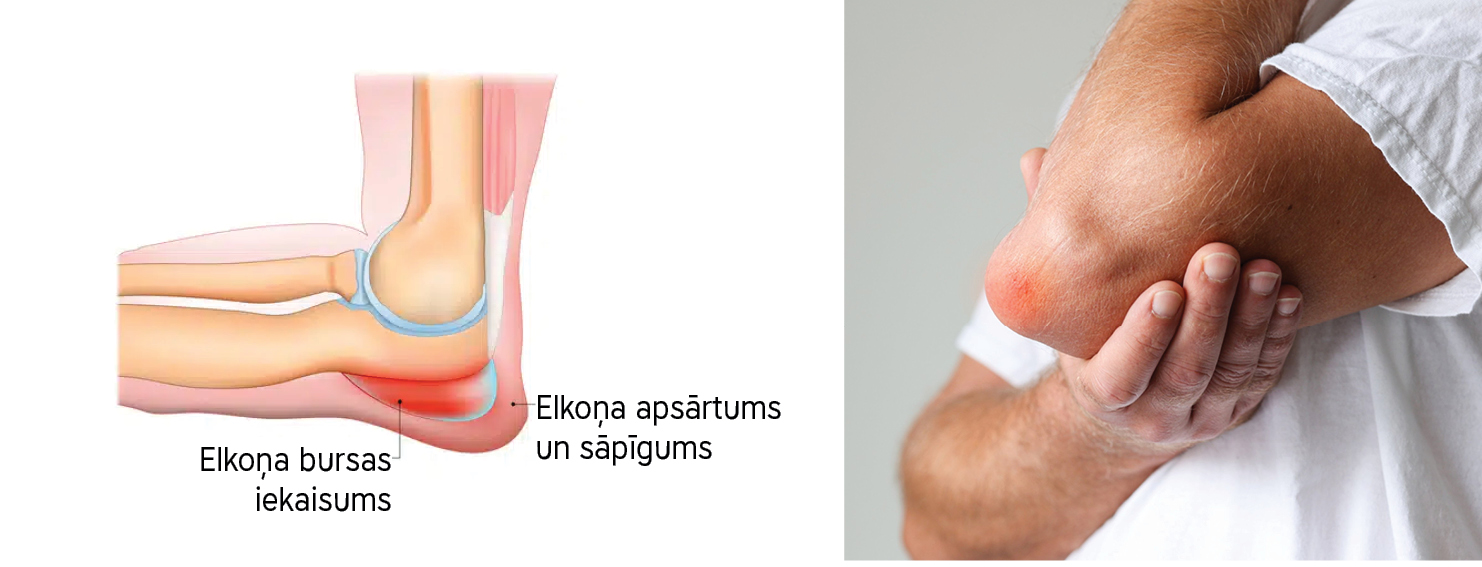
Bursas ir maisveida dobumi ar šķidrumu. Šādi dobumi var izveidoties arī vietās, kur notiek berze, piemēram, kur cīpslas vai muskuļi šķērso kaula virsmu locītavu tuvumā. Bursas samazina berzi starp kustīgām daļām un atvieglo kustību. Dažas no tām ir savienotas ar locītavām.
Bursīts var rasties plecā (subakromiāls vai subdeltoidāls), īpaši pacientiem ar rotatoru aproces tendinopātiju, kas parasti ir primārais pleca bojājums. Citas biežāk skartās bursas ir elkoņa, ceļgala, plaukstas pamatnes, sēžas kaula, trohantera un pēdas īkšķa kauliņa (hallux valgus) bursas. Reizēm bursa plīst vai izveidojas hroniska saikne ar blakus esošo locītavu.
Bursīts biežāk piemeklē cilvēkus no 40 gadu vecuma. Bursīta sastopamība ir lielāka sportistiem, sasniedzot pat 10% skrējēju vidū. Aptuveni 85% septiska virspusēja bursīta gadījumu rodas vīriešiem. Francijā veiktā pētījumā, kura mērķis bija novērtēt ceļa locītavas bursīta izplatību strādājošo iedzīvotāju vidū, atklāts, ka vairums gadījumu rodas vīriešiem, kuru profesijas saistītas ar lielu darba slodzi un biežu nomešanos ceļos (1). Sievietēm biežāk rodas gūžas locītavas bursīts – trohanterisks bursīts.
Bursīts
Etioloģija
- Trauma;
- hroniska pārslodze un/vai spiediens;
- iekaisīgs artrīts (piemēram, podagra, reimatoīdais artrīts, psoriātiskais artrīts, spondilīts);
- akūta vai hroniska infekcija (piemēram, Staphylococcus aureus akūtas infekcijas gadījumā un mikobaktērijas hroniskas infekcijas gadījumā).
Visizplatītākie ir idiopātiski un traumatiski cēloņi. Akūts bursīts var rasties pēc neierastas fiziskas slodzes vai sasprindzinājuma un parasti izraisa bursas izsvīdumu. Elkoņa un ceļgala bursa ir visvairāk pakļautas infekcijām to virspusējās lokācijas dēļ.
Hronisks bursīts var attīstīties pēc vairākiem bursīta uzliesmojumiem, atkārtotas traumas vai podagras dēļ. Bursas sieniņa sabiezē, var veidoties bursas saaugumi, bārkstiņas, nogulsnes.
Simptomi un pazīmes
Akūts bursīts ierobežo kustību diapazonu un izraisa sāpes, īpaši ja bursa kustības laikā tiek saspiesta vai izstiepta. Pasīvais kustību diapazons joprojām var būt normāls (piemēram, dažiem pacientiem ar elkoņa bursītu iespējama normāla elkoņa locītavas saliekšana un iztaisnošana). Pietūkums, dažreiz kopā ar citām iekaisuma pazīmēm (piemēram, eritēmu), ir bieži sastopams, ja bursa ir virspusēja (piemēram, ceļa vai elkoņa bursa). Elkoņa bursīta gadījumā pietūkums var būt izteiktāks nekā sāpes. Kristālu vai baktēriju izraisītu bursītu parasti pavada eritēma, tūska, kuras gadījumā, uzspiežot audiem, saglabājas bedrīte, ir sāpes un paaugstināta temperatūra bursas apvidū.
Hronisks bursīts var ilgt vairākus mēnešus un bieži atkārtoties. Lēkme var ilgt no dažām dienām līdz vairākām nedēļām. Ja iekaisums locītavas tuvumā saglabājas, kustību diapazons var tikt ierobežots. Ilgstošs kustību ierobežojums var izraisīt muskuļu atrofiju.
Diagnostika
- Klīniskās ainas novērtēšana;
- ultrasonogrāfija vai MRI dziļu locītavu bursīta gadījumā;
- aspirācija, ja pastāv aizdomas par infekciju, asiņošanu (traumas vai antikoagulantu lietošanas dēļ) vai kristālu izraisītu bursītu.
Virspusēju bursītu var diagnosticēt pacientiem ar pietūkumu vai iekaisuma pazīmēm virs bursām. Dziļo locītavu bursītu var diagnosticēt pacientiem ar neskaidra cēloņa sāpēm, ko pastiprina kustības bursīta lokalizācijas vietā. Parasti bursītu diagnosticē klīniski. Ultrasonogrāfija vai MRI var palīdzēt apstiprināt diagnozi, ja bursīta vietas nav viegli pieejamas pārbaudei, palpācijai vai aspirācijai.
Ja bursas pietūkums ir īpaši sāpīgs, eritematozs vai silts, ja ir skarta elkoņa vai ceļgala bursa, ar bursas aspirācijas palīdzību jāizslēdz infekcija un kristālu izraisīta slimība. Aspirācija ir īpaši svarīga pacientiem ar imūnsupresiju, jo hroniskas infekcijas pazīmes un simptomi var būt neizteikti. Pēc lokāla anestēzijas līdzekļa ievadīšanas no bursas atvelk šķidrumu.
Grama metode, lai arī noderīga, ja rezultāts ir pozitīvs, var nebūt specifiska, un leikocītu inficētās bursās parasti ir mazāk nekā septiskās locītavās. Urāta kristālus var viegli ieraudzīt polarizētas gaismas mikroskopijā, taču grūtāk apatīta kristālus. Hroniska reimatoīdā bursīta gadījumā redzami holesterīna plātnīšu kristāli.
Akūts bursīts jāšķir no asiņošanas bursā, kas īpaši jāņem vērā, ja pacientam, kurš lieto antikoagulantus, attīstās akūts bursas pietūkums. Hemorāģisks bursīts var izraisīt līdzīgas izpausmes, jo asinīs norit iekaisīgs process.
Ārstēšana
- Atpūta, kam seko fizikālā terapija;
- NPL;
- kristālu izraisītas slimības vai infekcijas ārstēšana;
- dažkārt kortikosteroīdu injekcija.
Ja pastāv aizdomas par infekciju pēc bursas aspirācijas un kultūru iegūšanas, sākotnēji jālieto antibiotikas, kas ir efektīvas pret S. aureus. Infekcioza bursīta gadījumā papildus antibiotikām nepieciešama drenāža vai pat ekscīzija.
Akūtu neseptisku bursītu ārstē ar slodzes mazināšanu un NPL vai dažkārt citiem pretsāpju līdzekļiem. Fizioterapija un fiziskās aktivitātes jāpalielina atkarībā no panesības. Tas var paātrināt kustību diapazona atjaunošanos. Pleca locītavai ir noderīgi svārsta vingrinājumi.
Kortikosteroīdu injekcijas var apsvērt, ja bursīts (piemēram, pleca locītavas) ir pastāvīgs, infekcija nav apstiprinājusies, savukārt perorālie medikamenti un atpūta nav pietiekami rezultatīvi. Pierādīts, ka kortikosteroīdu injekcijas nodrošina īslaicīgu sāpju mazināšanos (<6 nedēļas) pacientiem ar pleca bursītu vai saistītām slimībām (piemēram, rotatoru aproces tendinopātiju) (2).
Kortikosteroīda intrabursālu depo injekciju (piemēram, triamcinolona acetonīds 40 mg/ml) parasti veic dziļām bursām (trohanteriskām, subakromiālām vai anserīna). Retāk to veic virspusējām (piemēram, elkoņa, ceļgala) bursām. Pirms kortikosteroīda injekcijas var injicēt apmēram 1 ml vietējās anestēzijas līdzekļa (piemēram, 2% lidokaīna). Kortikosteroīda deva un tilpums var atšķirties atkarībā no bursas lieluma. Reizēm rodas uzliesmojums (dažu stundu laikā pēc kortikosteroīda depo injekcijas), kas, visticamāk, ir sinovīts, injekcijai vai adatai skarot kristālu nogulsnes. Tas parasti ilgst ≤24 stundas un ir novēršams ar aukstu kompresi un pretsāpju līdzekļiem.
Hronisku bursītu ārstē tāpat kā akūtu bursītu, izņemot to, ka šinas un atpūta, visticamāk, būs mazāk efektīvas, bet svarīgāki ir kustību diapazona vingrinājumi. Retos gadījumos bursu var nākties izoperēt.
Kopsavilkums
- Parasti bursīta cēloņi ir traumas un pārslodze, taču to var izraisīt arī infekcija un kristālu nogulsnes.
- Lai diagnosticētu bakteriālu vai kristālu izraisītu bursītu, jāveic bursas šķidruma aspirācija, ja ir skarta elkoņa vai ceļgala bursa vai ja locītava ir siltāka, apsārtusi, jutīga un ir tūska ar bedrīti pēc palpācijas.
- Ja infekcijas nav, vairumā gadījumu ārstēšanai izmanto atpūtu, lielas NPL devas un dažreiz intrabursālu kortikosteroīdu injekciju.
Sagatavojusi Justīne Saara pēc Dalal D. S., Mandell B. F. Baker cysts. Bursitis. Fibromyalgia. Tendinitis and tenosynovitis. Merck Manual. Rev. Mar 2024, Jan, Oct 2025.
Vēres
1. Le Manac’h A. P., Ha C., Descatha A., Imbernon E., Roquelaure Y. Prevalence of knee bursitis in the workforce. Occupational Medicine, 2012 Jul 9.
2. Steuri R., Sattelmayer M., Elsig S. et al. Effectiveness of conservative interventions including exercise, manual therapy and medical management in adults with shoulder impingement: a systematic review and meta-analysis of RCTs. Br J Sports Med., 2017, 51 (18): 1340–1347.

 Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju
Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju