Alīna Kriviņa, klīniskā farmaceite
Rīgas Stradiņa universitātes Farmakoloģijas katedras asistenta pienākumu izpildītāja,
Latvijas Universitātes Rīgas 1. medicīnas koledžas lektore
Pašlaik uzskata, ka aptuveni vairāk nekā vienam miljardam cilvēku pasaulē ir nepietiekams D vitamīna līmenis (1). Aptuveni 7% pasaules iedzīvotāju ir smags D vitamīna deficīts, un šis īpatsvars ir lielāks Tuvajos Austrumos, Ziemeļāfrikā un daudzās Āzijas valstīs (2). Cilvēkiem ar tumšu ādas krāsu pigments bloķē saules starojumu, neļaujot organismā veidoties D vitamīnam. Šo procesu kavē arī ķermeni pilnīgi sedzoša apģērba valkāšana.
Par D vitamīna deficītu uzskata tā aktīvās formas koncentrāciju serumā zem 20 ng/ml. Ja līmenis ir 20–29 ng/ml, tā ir vitamīna nepietiekamība, bet 30–50 ng/ml ir normāls līmenis.
Vērtē, ka 10 mg/ml D vitamīna līmenis nodrošina minimāli pietiekamu kaulu mineralizāciju un pasargā bērnus no rahīta, bet pieaugušos no osteomalācijas. 20 ng/ml uzlabo muskuļu spēku, mazinot kritienu risku. Gados vecākiem cilvēkiem jābūt vismaz šādam vitamīna līmenim. 30 ng/ml sargā no osteoporozes, kaulu lūzumiem, mazina elpceļu vīrusinfekciju risku. 50 ng/ml uzlabo imūnsistēmas stāvokli autoimūnu slimību gadījumā, labvēlīgi ietekmē kardioloģiskus raksturlielumus.
D vitamīnu papildus lietot iesaka cilvēkiem ar augstu risku – vecākiem cilvēkiem, osteoporozes, aknu mazspējas, malabsorbcijas sindroma gadījumā un D vitamīna līmenim esot zem 30 ng/ml (1). Dati liecina, ka, lietojot D vitamīnu kombinācijā ar kalciju, vecākiem cilvēkiem ar izteiktu abu vielu deficītu var mazināt lūzuma risku līdz pat 20% (2).
Nepietiekams D vitamīna līmenis negatīvi ietekmē arī muskuļu spēku, jo vājinās II tipa muskuļu šķiedras. D vitamīns veicina ātru II tipa olbaltumu sintēzi muskuļos, kas iesaistās ātru kontrakciju, īslaicīgu un augstas intensitātes līdzsvara kustību nodrošināšanā, tādēļ muskuļu masa ir būtisks kritienu profilakses faktors (1, 3).
Gadu gaitā pieejamo D vitamīna līdzekļu devas arvien palielinājušās līdz pat tā sauktām megadevām.
Pašlaik gan nav vienprātības par megadevas lielumu, bet visbiežāk par to sauc D vitamīna vienu reizi nedēļā/mēnesī lietojamu devu, kas pārsniedz 100 000 SV (1). Pētījumos izmantotas pat 600 000 D₃ vitamīna reizes devas.
Megadevu pētniecībai ir jau krietna vēsture – tā sākusies pagājušā gadsimta 80. gados, taču daudzviet pasaulē ļoti lielu devu līdzekļi nav plaši lietoti (1). Pētītas arī par megadevām mazākas, bet par parastām devām krietni lielākas reizes devas – 10 000–60 000 SV.
Skaidrs, ka megadevas lietošana palielina D vitamīna koncentrāciju serumā, tomēr rodas arī loģiski jautājumi, vai šāda dozēšana ir efektīvāka par parastu devu lietošanu, vai tā ir droša un cik ilgi pieļaujama šādu devu lietošana.
Šajā rakstā apkopota pieejamā informācija par D₃ vitamīna (holekalciferola) dozēšanas principiem, efektivitāti un drošumu.
Ieteicamās D vitamīna devas
Kādas ir ieteicamās D vitamīna devas? Pasaulē nav vienotības šajā jautājumā. Parasti D vitamīna devas noteiktas ar ārstu asociāciju vai valsts institūciju izstrādātām vadlīnijām. 1. tabulā iekļauti ieteicamo devu piemēri, par pamatu ņemot ASV un Kanādas Nacionālas Medicīnas akadēmijas, Lielbritānijas Endokrinologu asociācijas, Vācijas, Austrijas, Šveices, Skandināvijas valstu rekomendācijas. Tabulā norādītie intervāli liecina, ka dažādās valstīs par ieteicamo devu pieņemtas atšķirīgas vērtības (1, 4).
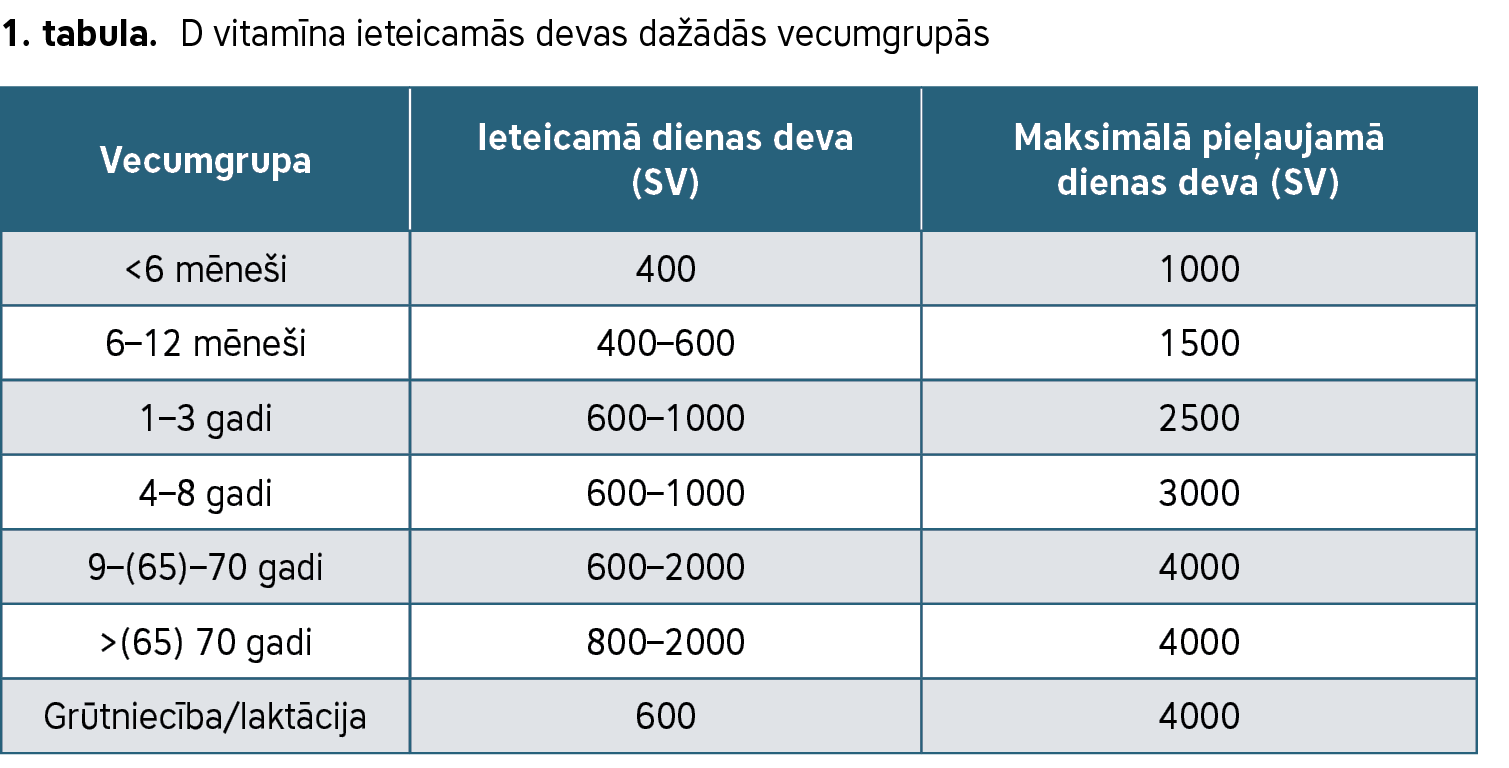
1. tabula. D vitamīna ieteicamās devas dažādās vecumgrupās
Lietojamo D vitamīna devu nosaka arī pēc pacienta D vitamīna līmeņa organismā. Dažādās vadlīnijās gan nav vienprātības arī par pietiekamu D vitamīna līmeni organismā – vienās tas ir virs 20 ng/ml, citās virs 30 ng/ml. D vitamīna devas izvēli nosaka arī tā uzsūkšanās spēja, aktīvās formas 25-hidroksiholekalciferola jeb 25-hidroksivitamīna D3 [25(OH)D] veidošanās intensitāte aknās, ģenētiski faktori, ķermeņa masa u.c. (5).
Devas noteikšanas piemēri minēti 2. tabulā, par pamatu ņemot dažādās valstīs noteikto devu līmeni (1, 5, 6).
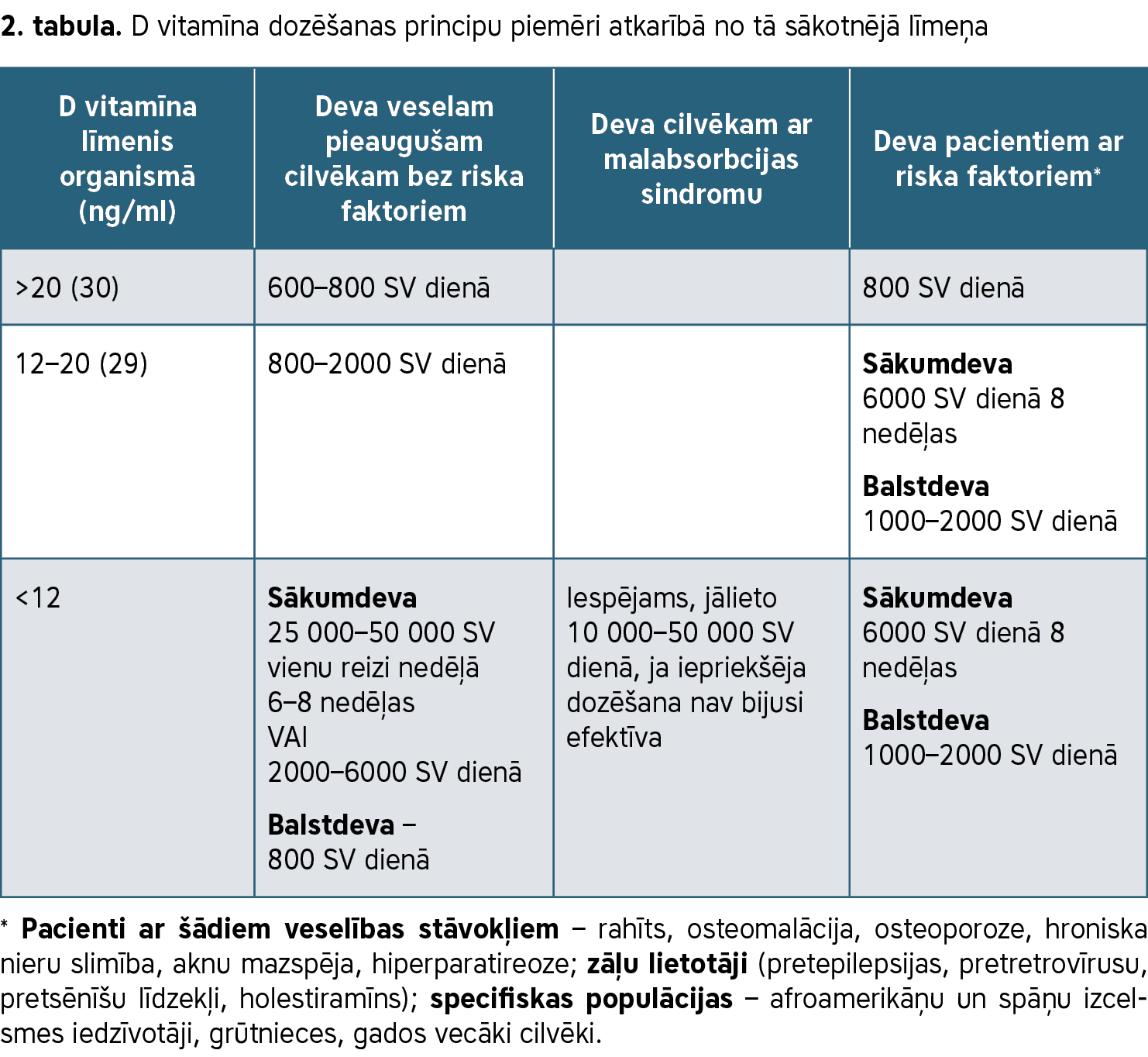
2. tabula. D vitamīna dozēšanas principu piemēri atkarībā no tā sākotnējā līmeņa
Cilvēkiem ar aptaukošanos vai malabsorbcijas sindromu D vitamīna deva jāpalielina divas vai pat trīs reizes (7).
D vitamīna deficīta izplatība cilvēkiem ar aptaukošanos un lieko masu ir attiecīgi par 35% un 24% lielāka nekā cilvēkiem ar normālu ķermeņa masu (8).
Ieteicamo devu lietošana katru dienu sniedz rezultātu. Pētījumā, kurā piedalījās 167 sievietes pēcmenopauzes periodā, tika pierādīts, ka 25(OH)D₃ līmeni serumā, kas pārsniedz 20 ng/ml (50 nmol/l), sasniedza 97,5% sieviešu, kas lietoja 800 SV D₃ vitamīna dienas devu (3).
Parasti pēc 3–4 mēnešu ilgas D vitamīna lietošanas tā līmeni nosaka atkārtoti, lai vērtētu ieguvumu (1, 5). Pacientiem ar zemāku sākotnējo 25(OH)D līmeni novēro lielāku līmeņa pieaugumu. 25(OH)D koncentrācijai palielinoties virs 40 ng/ml (100 nmol/l), pieaugums mazinās (5).
Megadevu lietderība
Tomēr izplatīta klīniska problēma ir pacienta slikta līdzestība, ja katru dienu jālieto līdzeklis. Tādēļ D vitamīna lielu devu preparāti ir laba alternatīva, lai palielinātu vitamīna līmeni, nodrošinot pacientam ērtu lietošanu.
Pētījumi liecina, ka D vitamīna suprafizioloģisku devu (reizes deva lielāka par 100 000 SV) lietošana nerada lielāku klīnisko ieguvumu pacientiem ar nepietiekamu un pietiekamu D vitamīna seruma līmeni, bet tas, savukārt, varētu nozīmēt nevēlamo blakusparādību, piemēram, kritienu un lūzumu biežuma palielināšanos, lielāku kaulu masas zudumu un palielinātu kaulu rezorbcijas marķieru līmeni, salīdzinot ar tiem pacientiem, kuri saņem parastu dienas devu (800–2000 SV), kas saistīta ar labvēlīgu ietekmi kritienu un lūzumu riska samazināšanā (1, 2).
Daudzas vadlīnijas un rekomendācijas neiesaka D vitamīna vienreizējo 500 000 SV devu, jo tā saistīta ar lūzumu un kritienu riska palielināšanos (8).
D vitamīna spēja palielināt kritienu un lūzumu risku, visticamāk, ir centrālās nervu sistēmas toksicitātes sekas, īpaši attiecībā uz smadzenīšu neironiem, kur atrodas ļoti daudz D vitamīna receptoru, vai arī D vitamīna megadevas spēj izjaukt kaulu veidošanās un sabrukšanas līdzsvaru (1, 9).
Pašlaik nav skaidrības par konkrētu devu efektivitāti – kura dozēšanas shēma un deva nodrošina ātrāku vitamīna līmeņa pieaugumu.

Pētījumi par D vitamīna lielu devu efektivitāti
Reids et al (2017) veica klīnisku pētījumu, lai noteiktu D vitamīna megadevas ietekmi uz kaulu minerālblīvumu pacientiem ar nepietiekamu 25(OH)D līmeni. Divus gadus tika lietota 100 000 SV holekalciferola ikmēneša deva, un tika veikta osteodensitometrija. Būtiskas izmaiņas mugurkaula jostas daļā netika konstatētas, secinot, ka megadeva nerada labvēlīgu ietekmi – nepalielina kaulu minerālblīvumu (1).
Ish-Shalom et al (2008) analizēja dažādu holekalciferola devu ietekmi trīs intervences grupās: 1500 SV dienā, 10 500 SV nedēļā un 45 000 SV ik pēc 28 dienām divus mēnešus. Lai gan pirmajā dienā pēc ikmēneša devas ievadīšanas tika novērota lielāka D vitamīna koncentrācijas palielināšanās serumā, pēc diviem mēnešiem trīs grupās netika novērota 25(OH)D koncentrācijas serumā būtiska atšķirība, secinot, ka trīs vērtētās dozēšanas shēmas ir vienlīdz efektīvas (1).
Vēl viens prospektīvs, randomizēts, atklāts daudzcentru pētījums (2020), kas ilga trīs mēnešus, liecināja par vienādu efektivitāti un drošumu, lietojot 1000 SV dienas devu, salīdzinot ar iknedēļas 7000 SV vai ikmēneša 30 000 SV D₃ vitamīna lietošanu 64 pieaugušajiem ar zemu 25(OH)D (<20 ng/ml) līmeni. Visās grupās 25(OH)D vērtības tika atjaunotas līdz >20 ng/ml. Novērotais 25(OH)D pieaugums bija līdzīgs bez statistiski nozīmīgām atšķirībām starp grupām (8).
Citā randomizētā, atklātā 12 nedēļu ilgā viena centra pētījumā (2008) veseliem cilvēkiem ar zemu 25(OH)D (<20 ng/ml) līmeni holekalciferola efektivitāte un drošums tika noteikts, lietojot trīs dažādas shēmas:
- 10 000 SV dienā astoņas nedēļas, kam seko 1000 SV dienā četras nedēļas;
- 50 000 SV nedēļā 12 nedēļas;
- 100 000 SV reizi divās nedēļās 12 nedēļas.
Visās grupās ātri un stabili normalizējās D vitamīna līmenis, sasniedzot līdzīgu maksimālo 25(OH)D līmeni serumā (attiecīgi 81,0±15,0; 63,6±7,9 un 59,4±12 ng/ml) [8].
Vienu no nedaudziem pētījumiem, kas pierāda ieguvumu no megadevas, veica Trivedi et al (2003). 2686 pētījuma dalībnieki Lielbritānijā vecumā no 65 gadiem ar pazeminātu D vitamīna līmeni piecus gadus ik pēc četriem mēnešiem iekšķīgi saņēma 100 000 SV, rezultātu salīdzinot ar placebo grupu. Reģistrēti 268 nejauši lūzumi un 147 osteoporozes izraisīti lūzumi. Grupā, kas saņēma D vitamīnu, pirmā lūzuma biežums jebkurā vietā samazinājās par 22%, gūžas, plaukstas un apakšdelma lūzuma biežums samazinājās par 33%. Nebija nozīmīgu datu par relatīvo mirstības risku un D vitamīnu (p=0,18) [1].
Singh et al (2019) pētīja divas intervences grupas ar D vitamīna deficītu un muskuļu un skeleta sistēmas simptomiem, piemēram, mialģiju, nogurumu, savārgumu un parestēziju. Pirmā grupa katru nedēļu saņēma 60 000 SV holekalciferola, bet otrā grupa – 1000 SV dienā. Tika salīdzināta intervences ietekme uz simptomu mazināšanos un D vitamīna līmeņa paaugstināšanos serumā. Pēc 10 nedēļu novērošanas abas grupas ziņoja par simptomu uzlabošanos. Tomēr lielāks 25(OH)D koncentrācijas pieaugums serumā tika novērots lielas devas grupā ar vidējo atšķirību starp grupām 28,33 ng/ml (1).
Apaydin et al (2018) pētījumā piedalījās 60 veselas sievietes pēcmenopauzes periodā, kurām D vitamīna līmenis serumā bija <20 ng/ml (50 nmol/l). Pirmā grupā sievietes (n=32) katru dienu iekšķīgi lietoja 800 SV D₃ vitamīna, bet otrā grupā dalībnieces (n=28) iekšķīgi saņēma vienreizēju 300 000 SV D₃ vitamīna devu.
D vitamīna līmenis serumā un muskuļu spēks tika mērīts sākumā, 4. un 12. nedēļā (3). Sākumā D vitamīna līmenis abās grupās neatšķīrās [10,2±4,4 ng/ml (25,4±10,9 nmol/l); 9,7±4,4 ng/ml (24,2±10,9 nmol/l), p>0,05]. Ievērojams D vitamīna līmeņa pieaugums abās grupās tika novērots abos mērījumos – 4 un 12 nedēļas pēc D₃ vitamīna lietošanas. Pieaugums 4. nedēļā vienreizējas devas grupā bija ievērojami lielāks, nekā ikdienas parastas devas grupā [35,9±9,6 ng/ml (89,6±23,9 nmol/l); 16,9±5,8 ng/ml (42,1±14,4 nmol/l), p=0,01]. 12. nedēļā pieaugums vienreizējas devas grupā bija ievērojami lielāks nekā ikdienas parastas devas grupā [23,4±4,7 ng/ml (58,4±11,7 nmol/l), 19,8±7,2 ng/ml (49,4±17,9 nmol/l), p=0,049]. Ikdienas D vitamīna lietošana palielināja muskuļu spēka rādītājus 4. un 12. nedēļā (3).
Pētījumi par D vitamīna lielu devu drošumu
Sanders et al (2010) 3–5 gadu novērošanas periodā salīdzināja vienu 500 000 SV perorālu holekalciferola gada devu ar placebo 2256 sievietēm, kas vecākas par 70 gadiem un kam bija zems D vitamīna līmenis. Tika ziņots, ka sievietēm holekalciferola grupā bija 171 lūzums, salīdzinot ar 135 lūzumiem placebo grupā (p=0,047); turklāt 837 sievietes D vitamīna grupā ziņoja kopumā par 2893 kritieniem, salīdzinot ar placebo grupā, kurā 769 sievietēm kopā bija 2512 kritieni (p=0,03) [1].
Burts et al (2019) trīs gadus vērtēja D vitamīna devu (400 SV, 4000 SV, 10 000 SV) ietekmi veseliem cilvēkiem vecumā no 55 līdz 70 gadiem. Tika atklāta negatīva devas un ietekmes uz kaulu blīvumu un stiprumu attiecība. Kopumā 311 dalībnieki (53% vīriešu) tika randomizēti 400 SV (61 vīrietis, 48 sievietes), 4000 SV (51 vīrietis, 49 sievietes) un 10 000 SV (53 vīrieši, 49 sievietes) dienas devas lietošanai. Augstas izšķirtspējas perifērā kvantitatīvā datortomogrāfijā tika noteikts katra dalībnieka kaulu minerālblīvums (KMB) sākumā, pēc 6, 12, 24 un 36 mēnešiem. Tika novērtēts arī līdzsvars, fiziskā funkcija un klīniskās bioķīmijas parametri.
- 400 SV lietotāju grupā sākotnējais 25(OH)D līmenis, līmenis pēc 3 mēnešiem un 3 gadiem bija attiecīgi 30,4 ng/ml, 30,7 ng/ml un 31,01 ng/m;
- 4000 SV lietotāju grupā tas bija 32,6 ng/ml, 46,2 ng/ml un 60 ng/ml;
- 10 000 SV lietotāju grupā – 31,4 ng/ml, 75 ng/ml un 57,8 ng/ml.
4000 SV vai 10 000 SV lietošana salīdzinājumā ar 400 SV sievietēm bija saistīta ar KMB mazināšanos, bet vīriešiem tas netika novērots. Pēc 3 gadiem sievietes zaudēja 1,8% (400 SV grupā), 3,8% (4000 SV grupā) un 5,5% (10 000 SV grupā), bet vīrieši zaudēja 0,9% (400 SV), 1,3% (4000 SV) un 1,9% (10 000 SV) KMB (1, 7, 9, 10).
Zarintaj Malahi et al (2018) salīdzināja placebo un reizi mēnesī lietotas D vitamīna 100 000 SV devas drošumu 3 gadu laikā 5108 pacientiem 50–84 gadu vecumā. Tika secināts, ka šādas D vitamīna devas lietošana bija tikpat droša kā placebo (11).
Brunstad at al (2022) veica sistemātisku pārskatu un metaanalīzi par 32 randomizētiem klīniskiem pētījumiem, kuros piedalījās 8400 bērni, kas saņēma lielas D vitamīna devas. Ikdienas (1200–10 000 SV) vai bolus devu (līdz 600 000 SV) lietošana nebija saistīta ar paaugstinātu nopietnu blakņu risku. Ar D vitamīna lietošanu saistītas citas blaknes bija reti (12).
Grūtniecēm ar D vitamīna deficītu 50 000 SV (1250 μg) devas drošums, lietojot katru nedēļu 6–8 nedēļas, nav pietiekami pētīts. Tāpēc daži eksperti D vitamīna deficīta gadījumā grūtnieces iesaka ārstēt piesardzīgi, izmantojot mazākas devas un ikdienas dozēšanu. Pierādīts, ka 1000–2000 SV dienas deva ir droša grūtniecēm (5).
Grūtniecības laikā palielinās kalcija izdalīšanās ar urīnu, un tā ir jāuzrauga, novēršot D vitamīna deficītu, īpaši sievietēm, kam anamnēzē ir nierakmeņi (5).
D vitamīna toksiskums
Nav noskaidrots, cik liela uzņemtā D vitamīna deva ir toksiska cilvēkam (4). D vitamīnu nav iespējams pārdozēt ar uzturu. D vitamīna intoksikācija parasti rodas pēc neatbilstošas D vitamīna preparātu lietošanas. Tā var rasties cilvēkiem, kuri lieto D vitamīnu megadevās, vai pacientiem, kuri lieto D vitamīnu malabsorbcijas, nieru osteodistrofijas, osteoporozes vai psoriāzes gadījumā. D vitamīna intoksikācija ir dokumentēta pieaugušiem, kas lietoja vairāk nekā 30 000–60 000 SV dienā 3 mēnešus (4).
Ilgstoša ādas pakļaušana saules gaismai nerada toksisku D3 vitamīna līmeni. Vairāki pētījumi atklāj, ka ilgstoša ādas pakļaušana saules gaismai maksimāli var radīt 25(OH)D līmeni serumā <80 ng/ml (200 nmol/l) [4].
Parasti >100 ng/ml līmenis serumā var būt saistīts ar pārdozēšanu (4).
Akūtas intoksikācijas simptomi ir saistīti ar hiperkalcēmiju un ietver apjukumu, poliūriju, polidipsiju, anoreksiju, vemšanu un muskuļu vājumu. Hroniska intoksikācija var izraisīt nefrokalcinozi, kaulu demineralizāciju un sāpes (4).
Kopsavilkums
- Pirms D vitamīna līdzekļa lietošanas vērts laboratoriski noteikt tā līmeni, lai precīzāk izvēlētos atbilstošu devu, kā arī kontrolēt tā līmeni 1–2 reizes gadā, lai pielāgotu devu.
- Lielu devu līdzekļu lietošana jāsaskaņo ar ārstu, Latvijā tie ir recepšu zāles.
- Lielu devu līdzekļus iesaka riska grupu pacientiem, personām ar izteiktu D vitamīna deficītu, malabsorbciju vai lieko masu.
- Nav priekšrocību dienas vai nedēļas devu lietošanai. Ieteicams izvērtēt pacienta vēlmes attiecībā uz lietošanas režīmu (katru dienu, reizi nedēļā vai reizi mēnesī). 2–3 mēnešus pēc terapijas sākuma ieteicama devas vai lietošanas biežuma samazināšana.
- Lielu devu lietošana var ātrāk palielināt D vitamīna līmeni, tā ir ērta pacientam, tādēļ sagaidāma labāka līdzestība.
- Megadevu lietošana (>100 000 SV reizi nedēļā vai 500 000 SV reizi gadā) nav ieteicama pacientiem ar normālu D vitamīna līmeni, jo nav pierādījumu par klīnisku ieguvumu un var rasties blaknes.
Vēres
1. Narvaez J., Maldonado G. et al. Vitamin D megadose: definition, efficacy in bone metabolism, risk of falls and fractures. Open Access Rheumatol., 2020; 12: 105–115.
2. Bouillon R., Manousaki D. et al. The health effects of vitamin D supplementation: evidence from human studies. Nature Reviews Endocrinology, 2022; 18: 96–110.
3. Apaydin M., Can A. G. et al. The effects of single high-dose or daily low-dosage oral colecalciferol treatment on vitamin D levels and muscle strength in postmenopausal women. BMC Endocrine Disorders, 2018; 18: 48.
4. Pazirandeh S., Burns D. L. Overview of vitamin D. UpToDate, sk. 09.07.2023.
5. Dawson-Hughes B. Vitamin D deficiency in adults: Definition, clinical manifestations, and treatment. UpToDate, sk. 9.07.2023.
6. Srivastava S. B. Vitamin D: do we need more than sunshine? Am J Lifestyle Med., 2021 Jul-Aug; 15 (4): 397–401.
7. Burt L. A., Billington E. O. et al. Adverse effects of high-dose vitamin D supplementation on volumetric bone density are greater in females than males. J Bone Miner Res., 2020 Dec; 35 (12): 2404–2414.
8. Bilezikian J. P., Formenti A. M. et al. Vitamin D: Dosing, levels, form, and route of administration: Does one approach fit all? Endocrine and Metabolic Disorders, 2021; 22: 1201–1218.
9. Burt L. A., Billington E. O. et al. Effect of high-dose vitamin D supplementation on volumetric bone density and bone strength. JAMA. 2019 Aug 27; 322 (8): 736–745.
10. Rizzoli R. Vitamin D supplementation: upper limit for safety revisited? Aging Clin Exp Res., 2021; 33 (1): 19–24.
11. Malihi Z. et al. Monthly high dose vitamin D supplementation and self reported adverse events in a 4 years randomized clinical trial. Clinical nutrition, 2018.
12. Brustad N., Yousef S. et al. Safety of high-dose vitamin D supplementation among children aged 0 to 6 years. A systematic review and meta-analysis. JAMA Netw Open, 2022; 5 (4).
13. Bleizgys A. Vitamin D dosing: basic principles and a brief algorithm (2021 Update). Nutrients, 2021 Dec; 13 (12): 4415.
Pārpublicēts no žurnāla Materia Medica

 Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju
Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju