Izdegšana hroniska stresa dēļ darba vidē skar daudzus farmaceitus un farmaceita asistentus, paaugstinot kļūdu risku un samazinot aprūpes kvalitāti. ASV dati liecina, ka apmēram 75% atvērta tipa aptiekās un vismaz 50% slimnīcu aptiekās strādājoši farmaceiti atzīst, ka saskaras ar šo traucējumu (1). Izdegšanu veicina liela darba slodze, personāla problēmas, neatbilstība starp darba prasībām un resursiem. Rūpējoties par darbinieku labsajūtu, tiek rosinātas stratēģijas, kuru mērķis ir šo problēmu novērst un mazināt. Pieejami praktiski rīki un resursi, lai palīdzētu novērst un pārvaldīt izdegšanu, kā arī lai veicinātu pozitīvu darba kultūru un labsajūtu.
Pēc ASV datiem par dažādām darbavietām vairāk nekā 80% cilvēku darbā piedzīvo kāda veida stresu, kas ietekmē arī dzīvi brīvajā laikā (1). Izdegšana tika definēta 1970. gados. To uzskata par fenomenu, kas skar daudzu profesiju pārstāvjus, kuru darbs saistīts ar citu cilvēku apkalpošanu (piemēram, veselības aprūpē, izglītībā), bet pēdējos gados skar cilvēkus arī profesijās, kas nav orientētas uz pakalpojumu sniegšanu. Izdegšanu raksturo trīs kritēriju apakšgrupas (sk. 1. tabulu):
- emocionāls izsīkums,
- depersonalizācija un
- samazināti personiskie sasniegumi.
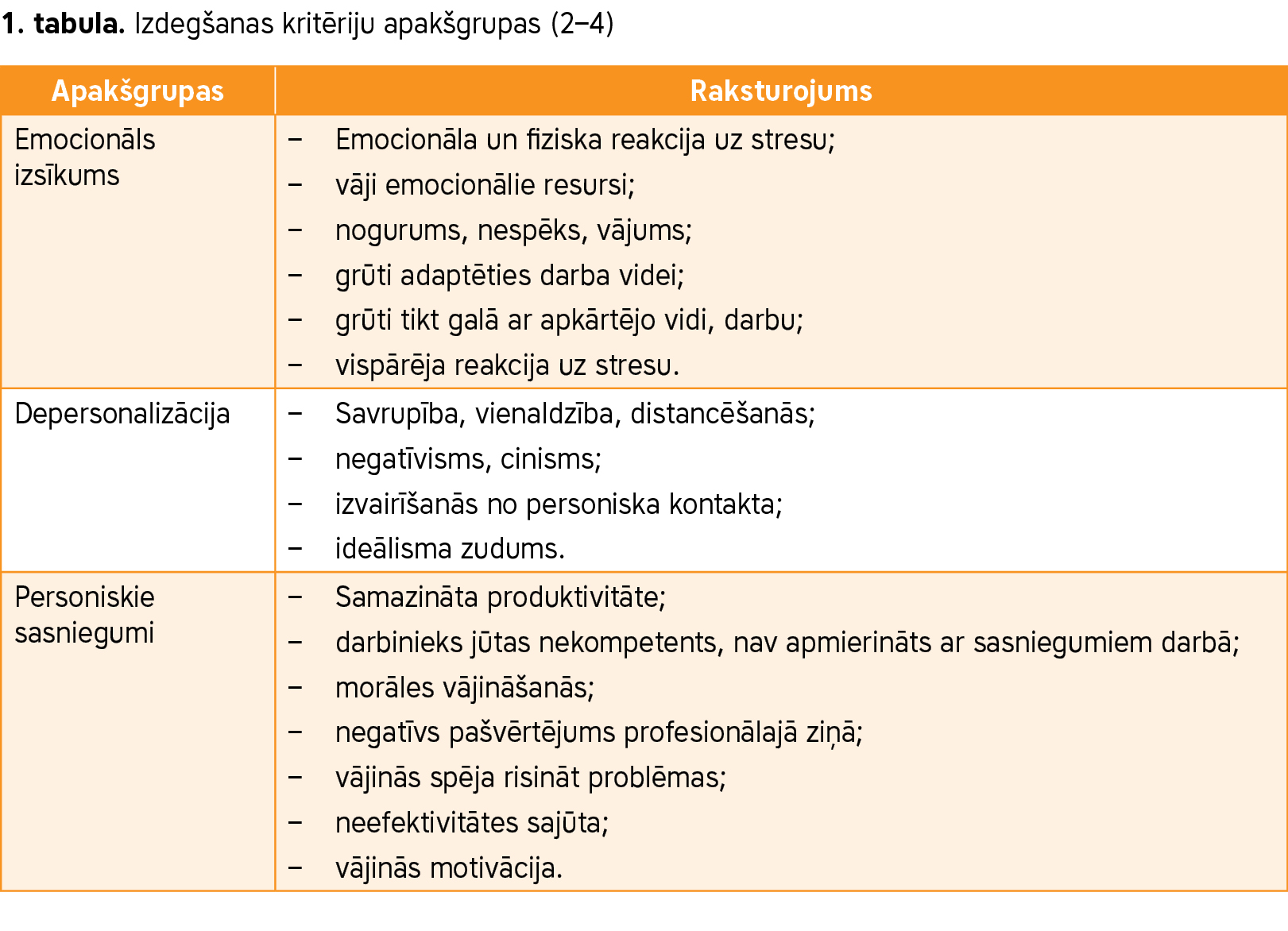
Par izteiktāku izdegšanas sindromu liecina lielāks punktu skaits emocionālā izsīkuma un depersonalizācijas apakšgrupās, bet mazāks – personisko sasniegumu apakšgrupā.
2019. gadā Pasaules Veselības organizācija (PVO) Starptautiskā slimību klasifikatora 11. redakcijā norāda, ka izdegšana ir ar darbu saistīts nevis medicīnisks stāvoklis. PVO definē izdegšanu kā “sindromu, kas veidojas hroniska stresa dēļ darba vietā un kuru nav izdevies veiksmīgi pārvaldīt”, tam piešķirot kodu QD85 (3). Trīs izdegšanas kritēriju apakšgrupas ir
1) emocionāls izsīkums vai enerģijas zudums;
2) ar darbu saistīts negatīvisms, cinisms un/vai palielināta mentālā distance;
3) pazemināta efektivitāte (5–8).

Lai gan izdegšana un citi psihiskās veselības stāvokļi, piemēram, depresija, var rasties vienlaikus, tomēr izdegšana un depresija nav viens un tas pats. Depresija ir medicīniska diagnoze, savukārt izdegšana ir ar darbu saistīts stāvoklis.
Izdegšana pazemina aprūpes pakalpojuma kvalitāti, darbinieku ētiku, kā arī palielina darba kavējumu skaitu un darbavietu mainību. Izdegšana pastiprina personisko disfunkciju, cieš arī attiecības ar citiem cilvēkiem. Pakāpeniski var rasties somatiski simptomi, piemēram, fizisks izsīkums, miega, kuņģa un zarnu trakta darbības traucējumi un ēšanas paradumu maiņa, aug atkarību izraisošu vielu lietošanas biežums (4).
Covid-19 pandēmijas laikā daudz farmaceitu ziņoja par novērotu vismaz vienu izdegšanas sindroma kritēriju apakšgrupu, un pēc pandēmijas rādītāji joprojām saglabājas augsti (5). Par fizisku un emocionālu izsīkumu ziņoja attiecīgi 45% un 53% farmaceitu. Farmaceiti atzina, ka jutuši depersonalizāciju (25%), depresiju/skumjas (25%) un trauksmi (40%) (5). Atvērta tipa aptieku farmaceiti ziņoja par emocionālu izsīkumu (68,9%), depersonalizāciju (50,4%), pazeminātu personisko sasniegumu līmeni (30,7%), bet 74,9% farmaceitu ziņoja par izdegšanu vismaz vienā kritēriju apakšgrupā (11). Papildu pētījumā vispārēja tipa aptieku farmaceitiem konstatēts, ka 67,2% piedzīvoja izdegšanu (12). Ziemekarolīnas slimnīcu un veselības aprūpes sistēmas farmaceitu aptaujā konstatēts, ka 55,5% bija pakļauti izdegšanai (30), savukārt vispārēja tipa aptieku farmaceitu vidū Singapūrā par izdegšanu ziņoja pat 88% aptaujas dalībnieku, bet farmācijas tehniķu vidū – 52% (6).
Aptaujā, kurā piedalījās ASV farmācijas rezidenti, konstatēti dažādi izdegšanas, atsvešināšanās un izsīkuma rādītāji dažādos aptaujas punktos (7). Katrā kritēriju apakšgrupā viena gada laikā bija paaugstināts rādītājs no 35% līdz 85% (p<0,001). Secināts, ka izdegšanu veicināja slikts miegs un uzturs, kā arī programmas vadītāju atbalsta trūkums.
Vērtē, ka veselības aprūpes pakalpojumu sniedzēju izdegšanas izmaksas ir augstas, jo palielinās kadru mainība, darbinieki spiesti pamest darbu.
Kas veicina izdegšanu?
Pastāv vairākas teorijas, kas raksturo izdegšanas sindroma cēloņus un veidus: sociāli kognitīvā, sociālās mijiedarbības, organizatorisko faktoru, strukturālā, darba prasību un resursu, kā arī emocionālās ietekmes teorija (sk. 2. tabulu) (2).
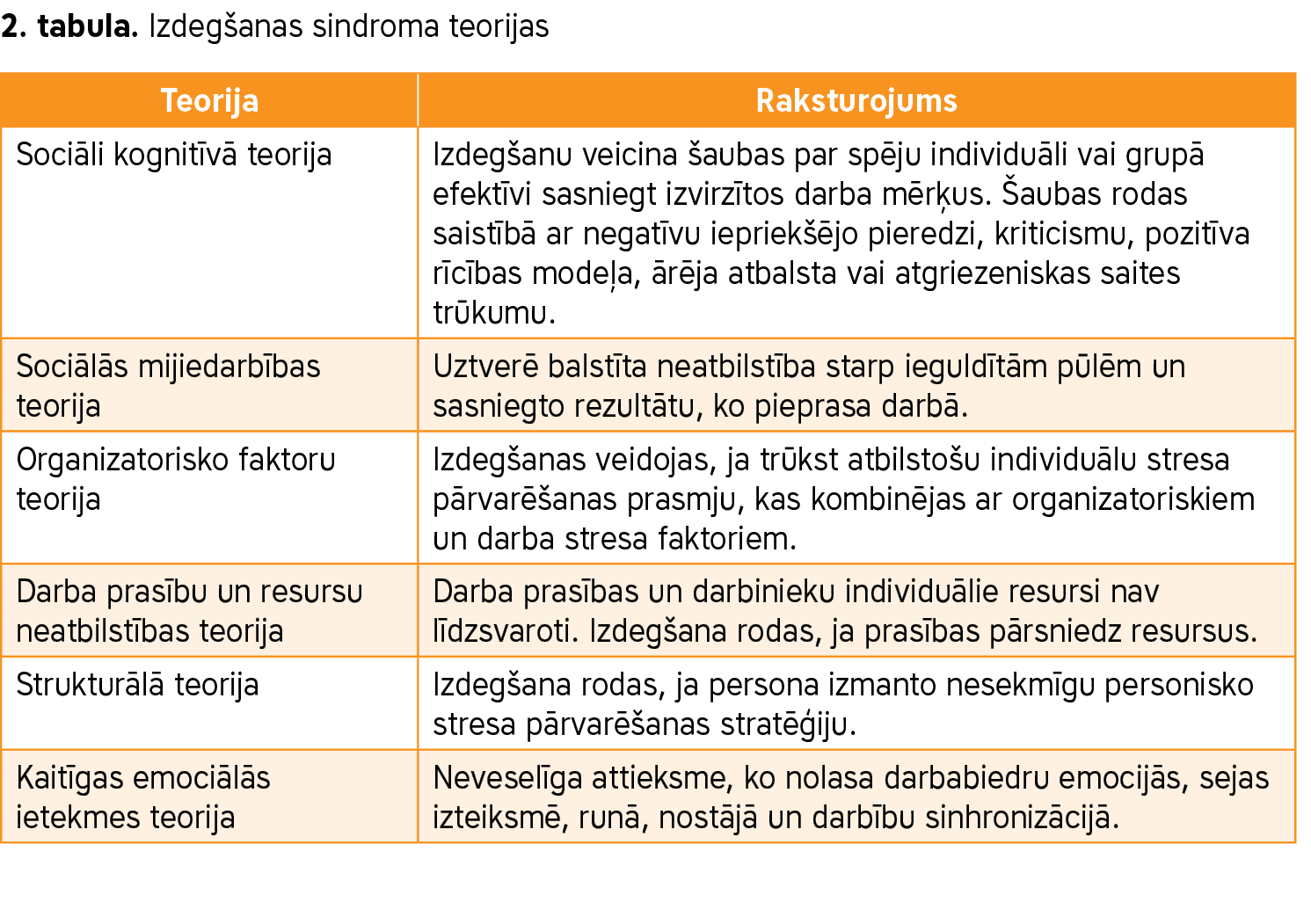
Sociāli kognitīvā teorija saka, ka izdegšanu veicina šaubas par efektivitāti darbā, savukārt sociālās mijiedarbības teorijas pamatā ir cilvēka uztverē esošā neatbilstība starp ieguldītām pūlēm un iegūtiem rezultātiem. Darba prasību un resursu teorijas pamatā ir neatbilstība starp darba prasībām un resursiem, kas pieejami darba veikšanai. Strukturālā teorija apgalvo, ka izdegšana rodas neveiksmīgas individuālās stresa pārvarēšanas stratēģijas dēļ. Organizatorisko faktoru teorija uzskata, ka izdegšana ir atbilstošu individuālo stresa pārvarēšanas stratēģiju trūkuma un organizatorisko un darba stresa faktoru kombinācija. Emocionālās ietekmes teorija koncentrējas uz uzskatiem un emocijām grupu mijiedarbībā, kas var ietekmēt izdegšanas sindroma attīstību mājās un darbā. Kā norādīts PVO atzinumā, sākotnēji ar katru no šīm teorijām mēģināja raksturot izdegšanas sindromu, tomēr faktiski šo teoriju elementi būtībā pārklājas, bet vienots skatījums nav formulēts (2).
Literatūrā minēti daudzi faktori (skat. 3. tabulu), kas veicina izdegšanu un apstiprina 2. tabulā minētās teorijas (2, 8). Par galveno izdegšanas cēloni bieži uzskata paaugstinātas darba prasības, kuru izpildīšanai darbiniekam nav pietiekami daudz resursu. ASV aptieku darbinieku aptaujas liecina, ka darba slodze pamatīgi palielinājusies laikā no 2014. gada līdz 2024. gadam, īpaši lielo uzņēmumu aptiekās (9). Pēdējos gados vairākās pasaules valstīs palielināta darba slodze, nepietiekams darbinieku skaits, zāļu trūkums un zems atalgojums lika aptieku darbiniekiem streikot (ASV, Vācijā, Francijā u.c.).

Farmācijas speciālistu izdegšanas cēloņi un riska faktori ir ilgs darbalaiks dienā vai nedēļā, pārāk plašs neklīnisko un administratīvo pienākumu loks. Vairāk par izdegšanu sūdzējušās sievietes, gados jaunāki speciālisti, cilvēki ar mazāku darba pieredzi, nelīdzsvarotu darba un privātās dzīves attiecību, izdegšanas profilakses prasmju trūkumu, grūtībām pieprasīt nepieciešamos resursus, kā arī izdegšanu veicināja kolēģu atzinības trūkums par profesionālo ieguldījumu.
Vērtēta ārstu apmierinātība un izdegšanas sindroma cēloņi – tie saistīti ar šķēršļiem, kas kavē augstas kvalitātes aprūpes sniegšanu, izaicinājumiem saistībā ar tehnoloģiju izmantošanu un elektroniskiem veselības ierakstiem, kā arī autonomiju darbā, līderību, atalgojumu un veselības aprūpes reformām (10). Daudzi no šiem faktoriem attiecas arī uz farmaceitiem neatkarīgi no darbavietas.
Izdegšanas sekas
Veselības aprūpes speciālistu izdegšana draud ar samazinātu pacientu piekļuvi pakalpojumiem un saīsinātu vizīšu laiku, lielāku iedzīvotāju neapmierinātību ar konsultācijām, izmaksu palielināšanos, lielāku personāla un pakalpojumu sniedzēju darbavietu maiņu un veselības aprūpes kvalitātes samazināšanos.
Individuāli izdegšana ir saistīta ar lielāku hronisku veselības problēmu, piemēram, 2. tipa diabēta, sirds un asinsvadu slimību, hronisku sāpju un/vai noguruma, kuņģa un zarnu trakta simptomu, miega traucējumu un arodslimību risku. Ar izdegšanas sindromu veselības aprūpes speciālistu vidū saistīts arī augstāks depresijas, trauksmes un atkarību izraisošu vielu lietošanas līmenis. Pašnāvības rādītāji ASV veselības aprūpes speciālistu vidū ir augstāki nekā sabiedrībā kopumā (8).
Ar izdegšanas sindromu saistīts paaugstināts zāļu kļūdu risks (23). Visā pasaulē, saņemot veselības aprūpes pakalpojumus, 5% pacientu var saskarties ar zālēm saistītu kaitējumu. Ar zālēm saistīta kaitējuma gadījumā 30–50% notikumu saistīti ar zāļu parakstīšanas, pasūtīšanas, kontroles, ziņošanas posmiem (24). Tiek lēsts, ka zāļu kļūdas visā pasaulē izmaksā vairākus desmitus miljardus ASV dolāru gadā (25). Farmaceiti var identificēt līdz pat 70% zāļu kļūdu (25). Kļūdas saistībā ar zālēm veicina daudzi faktori, tostarp zināšanu trūkums, slikta komunikācija, valodu barjera, liela vai pārmērīga darba slodze, tehnoloģijas, darba aprakstu trūkums, neparedzēti darba pārtraukumi un uzmanības novēršana (26–28).
Slimnīcu vidē galvenie faktori, kas identificēti kā zāļu kļūdu veicinātāji, ir darba pārtraukumi un uzmanības novēršana, ko papildus ietekmē samazināts darbinieku skaits un lielāka darba slodze (29). Noskaidrots, ka vispārēja tipa aptieku farmaceitiem darba pienākumu veikšanas laikā rodas septiņi vai vairāki neparedzēti darba pārtraukumi un uzmanības novēršanas epizodes vienas stundas laikā (25). Pētījumā slimnīcu vidē farmaceitiem radās 6,7 negaidīti darba pārtraukumi stundā, bet asistentiem – 5,2 (13).
Izdegšanas vērtēšana
Izdegšanas vērtēšanai pieejami vairāki validēti rīki (14). Vairāki no tiem ir pieejami internetā un tulkoti vairākās valodās.
Maslačas izdegšanas aptauja, iespējams, ir vecākais un visbiežāk izmantotais rīks izdegšanas sindroma novērtēšanai. Kopš Maslačas izdegšanas aptaujas ieviešanas 1981. gadā tai veiktas vairākas korekcijas un paplašinājumi. Šī aptauja tika izstrādāta, lai novērtētu katru no trim izdegšanas sindroma kritēriju apakšgrupām, un joprojām tiek uzskatīta par standarta vērtēšanas rīku. Maslačas izdegšanas aptaujai ir pieejamas vairākas versijas, kas ir specifiskas vērtējamai grupai (piemēram, veselības aprūpes personāls, pedagogi). Maslačas izdegšanas aptauja ietver 22 punktus. Tie ir apgalvojuma formā par personiskām sajūtām un attieksmi (piemēram, “Es jūtos izdedzis…” vai “Man īsti nerūp…”). Vērtējumu izsaka ar septiņu punktu intensitātes skalu (0 – nekad, 6 – katru dienu). Maslačas izdegšanas aptaujas modifikācija pakalpojumu sniedzējiem (Human Services Survey for Medical Personnel) ir pielāgota sākotnējā Maslačas izdegšanas aptaujas versija, kas piemērota veselības aprūpes darbiniekiem (14).
2005. gadā radītā Kopenhāgenas izdegšanas aptauja vērtē divas izdegšanas kritēriju grupas (izsīkumu un atsvešināšanos no darba), izmantojot trīs jomas (personisko, saistību ar darbu un ar klientu). Šī aptauja ietver 19 jautājumus, uz kuriem atbildes vērtē, izmantojot piecu punktu intensitātes skalu (14). Lai arī nav izstrādāti tieši aptieku darbiniekiem paredzēti izdegšanas vērtēšanas rīki, Kopenhāgenas izdegšanas aptauja ir oficiāli apstiprināta farmācijas speciālistu izdegšanas vērtēšanai (15).
Oldenburgas izdegšanas aptaujā, kas publiskota 2002. gadā, iekļauti 16 jautājumi, kas šķir fizisko un psiholoģisko izsīkumu, vērtē divas izdegšanas kritēriju grupas (izsīkumu un atsvešināšanos no darba), izmantojot četru punktu intensitātes skalu (14).
Labklājības indekss ir septiņu vai deviņu jautājumu pašsajūtas vērtēšanas rīks, kas publiskots 2010. gadā un paredzēts, lai noskaidrotu vairākus labsajūtas aspektus. Tie ietver izdegšanu, nogurumu, zemu garīgo/fizisko dzīves kvalitāti, depresiju un trauksmi/stresu. Intervējamais atbild uz jautājumiem ar “jā” vai “nē” (14). Deviņu jautājumu Labklājības indekss tika izmantots ASV 2019. gadā pētījumā ar farmaceitiem (n=2231). Izdegšanas simptomi tika konstatēti 59,1% respondentu. Augstāki Labklājības indeksa rādītāji liecināja par lielāku nogurumu, izdegšanu un bažām par nopietnu kļūdu risku darbā ar zālēm (16).
Izdegšanas pārvarēšana
Veids, kā cilvēki reaģē uz stresu un izdegšanu, ir dažāds. Šo traucējumu pārvarēšanu uzskata par divdaļīgu procesu, kas balstās, pirmkārt, uz notikuma vērtēšanu un, otrkārt, uz individuālu rīcību.
Vērtēšana var ietvert šādus jautājumus: vai notikums ir kaitīgs veselībai, psiholoģiskai labklājībai; kā tiks pārvaldīts potenciāls stress vai sarežģīta situācija?
Pozitīvas izdegšanas pārvarēšanas stratēģijas parasti ir saistītas ar veselīgu humoru, fiziskām aktivitātēm, laika pavadīšanu ar draugiem, ģimeni, mājdzīvniekiem, darba prasmju uzlabošanu, kā arī proaktīvu problēmu pārvarēšanu un palīdzības meklēšanu (4). Aktīva situācijas pieņemšana tiek uzskatīta par pozitīvu adaptīvu pārvarēšanas stratēģiju, kas ļauj indivīdam virzīties tālāk un mainīt savu emocionālo reakciju uz neietekmējamu situāciju (17). Negatīvas pārvarēšanas stratēģijas parasti ir saistītas ar izvairīšanos no problēmu risināšanas, atkarību raisošu vielu lietošanu, pārmērīgu alkohola lietošanu, ēšanas traucējumiem (piemēram, anoreksiju vai bulīmiju) un sociālu norobežošanos (4).
Amerikas Psihologu asociācijas ieteiktās pozitīvās stresa pārvarēšanas stratēģijas (18):
- uzraudzīt stresa faktorus;
- īstenot veselīgu dzīvesveidu, koncentrējoties uz labu uzturu, izvairoties no alkohola vai citu atkarību izraisošu vielu lietošanas, ievērojot labu miega higiēnu, iekļaujot fiziskās aktivitātes, praktizējot vaļaspriekus un cita veida aktivitātes;
- noteikt robežas starp darbu un mājām;
- atpūta un spēku atjaunošana, izmantojot atvaļinājumu vai, ja iespējams, paņemot brīvdienu, samazinot tehnoloģiju lietošanu, koncentrējoties uz aktivitātēm, kas nav saistītas ar darbu, un izbrīvējot laiku sev;
- izstrādāt atslābināšanās metodes, piemēram, dziļo elpošanu, meditāciju un apzinātību;
- pārrunāt ar vadību metodes, kā veiksmīgi pārvarēt darba izaicinājumus un stresu, lai optimizētu sniegumu;
- izstrādāt un izmantot atbalsta sistēmu, kas var ietvert draugus, ģimeni, darbinieku atbalsta programmas un psihologu.
Pētījumi liecina, ka atvērta tipa aptieku farmaceiti (n=1310) izmanto gan pozitīvus, gan negatīvus izdegšanas mazināšanas mehānismus. Pozitīvie mehānismi ietver pašaprūpi, integratīvo medicīnu, personiskā laika plānošanu, ģimenes un draugu atbalstu, deleģēšanas prasmes un laika pārvaldību. Negatīvie mehānismi ietver atkarību izraisošu vielu lietošanu, papildus darbu ārpus darbalaika (agrās vai vēlās diennakts stundās un brīvdienās) un adaptācijas mehānismu trūkumu (12).
Izdegšanas novēršana un mazināšana
Izdegšanas novēršanas un mazināšanas metodes un stratēģijas var darboties vairākos līmeņos, sākot no indivīda līdz organizācijas un pat valsts līmenim.
Ir pierādīts, ka organizāciju izstrādātās un ieviestās stratēģijas mazina ārstniecības personāla izdegšanu (19). 2023. gadā ASV trīs profesionālās farmaceitu organizācijas tikās, lai izstrādātu praktiski īstenojamus risinājumus, ko organizācijas un privātpersonas varētu ieviest, lai ilgtermiņā uzlabotu labbūtību (20). Turpinot darbu, tās pašas organizācijas tikās arī 2025. gadā par tēmu “Risinājumu ieviešana ilgtspējīgai, veselīgai aptieku darbaspēka un darba vides veidošanai” (20). Praktiski īstenojami risinājumi uzņēmumu līmenī ir atalgojuma modeļa uzlabošana, kvalitātes kritēriju izstrāde, darba grafiku vērtēšana un modificēšana, darbā pieņemšanas un iekļaušanas procesu racionalizēšana un tehnoloģiju izmantošanas optimizācija.
4. tabulā uzskaitītas organizatoriskās stratēģijas personāla izdegšanas mazināšanai un labklājības uzlabošanai.
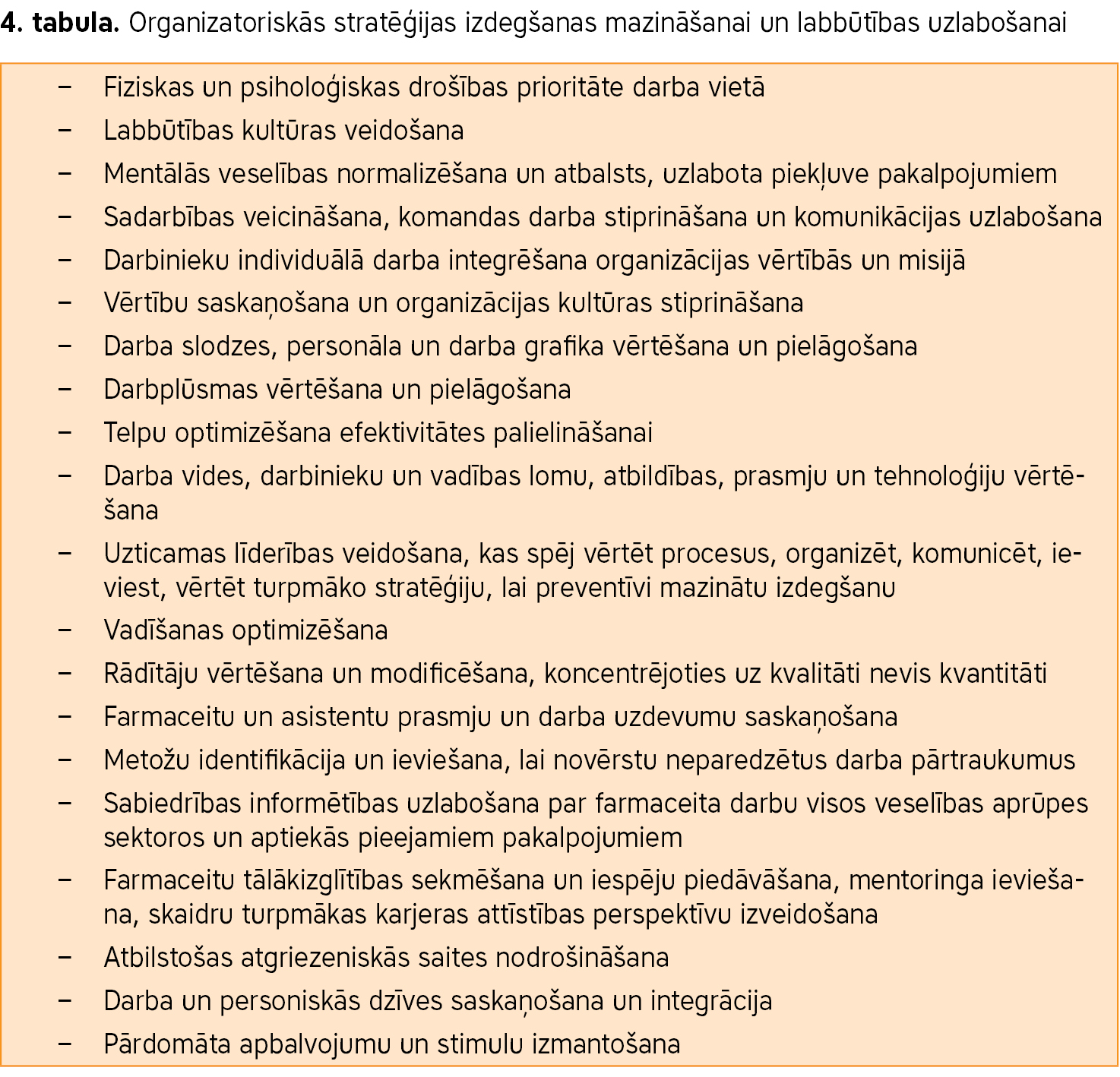
Veselības aprūpē prioritāri un obligāti jāveicina pozitīva darba vide. Ir konstatēts, ka spēcīgs komandas darbs, laba komunikācija un pozitīva saskarsmes kultūra mazina izdegšanas sindromu (21). Darba devējiem veselības aprūpes iestādēs un uzņēmumos jāvērtē darba vide un jāievieš stratēģijas, lai panāktu pozitīvu kultūru. Aktīva darbinieku iesaiste un viedokļu saskaņošana palīdz izveidot lavbēlīgu darba vidi. Lai sasniegtu vēlamo, regulāri jāvērtē darbinieku veselība un labklājība. Ieteicama garīgās veselības atbalsta sistēmas ieviešana un attīstība, uzlabota piekļuve kvalitatīvai un konfidenciālai garīgās veselības aprūpei, kā arī sociālo saikņu stiprināšana. Lai novērstu aizspriedumus, diskrimināciju un nesaskaņas darbavietā, jāievieš atbilstošas stratēģijas šo nevēlamo norišu riska mazināšanai (21).
Individuālās stratēģijas ietver plašu darbību loku. Svarīgi pašam atpazīt un atzīt izdegšanas, stresa un garīgās veselības problēmu pazīmes, kad tās rodas.
Papildu stratēģijas ir šādas:
- saziņas uzturēšana ar ģimeni, draugiem un kolēģiem, lai cīnītos pret sociālo izolāciju un vientulību;
- labu veselības paradumu uzturēšana, koncentrējoties uz kvalitatīvu uzturu, miega higiēnu un fiziskām aktivitātēm;
- prieka brīžu atrašana un to prioritizēšana;
- apzinātības praktizēšana;
- darbinieku atbalsta programmu izmantošana;
- dienasgrāmatas rakstīšana;
- piedalīšanās atpūtas aktivitātēs;
- konsultācijas un terapija;
- pārmaiņu veicināšana;
- jaunu prasmju un tehnoloģiju apguve (21).
Pasaules praksē ierosinātas un apkopotas dažādas stratēģijas, ko var izmantot izdegšanas mazināšanai valsts un pašvaldību līmenī, profesionālās asociācijas, uzņēmumu vadība, kā arī ģimene, draugi un kolēģi.
Resursi un rīki izdegšanas novēršanai un pārvaldībai
ASV farmaceitu žurnāls vērtē, ka rūpes par aptieku personāla labklājību un noturību vajadzētu uzņemties speciālistu profesionālām organizācijām.
Pasaules praksē pieejami daudzi praktiski rīki izdegšanas novēršanai un pārvaldībai, piemēram, kalkulators profesionālās izdegšanas izmaksu aprēķināšanai, mācību vebināri, podkāsti un resursi, kas palīdz indivīdiem un organizācijām veicināt labklājības kultūru darbavietā (22).
Profesionālās asociācijas piedāvā labsajūtas pašnovērtējuma rīkus, anonīmu un konfidenciālu ziņošanas iespēju, kas ļauj aptiekas personālam dalīties ar pozitīvu vai negatīvu darba pieredzi, lai palīdzētu veicināt pārmaiņas, kā arī citus resursus. Pasaulē izveidoti dažādi kursi par pirmās palīdzības sniegšanu psihiskās veselības jomā, tiešsaistes apmācības par noguruma vērtēšanu, kā arī psiholoģisku traumu un trauksmes pārvaldību.
Pasaules praksē ir pieejamas arī daudzas ar veselības aprūpi nesaistītas viedtālruņu aplikācijas un datorizētas lietotājprogrammas, grāmatas, semināri un podkāsti, kas veicina pozitīvas stresa pārvarēšanas stratēģijas un labsajūtu, lai nepieļautu izdegšanas sindromu. Taču jāņem vērā, ka personām ar nopietniem psihiskās veselības traucējumiem nepieciešama speciālista konsultācija un ārstēšana.
Sagatavojusi Iveta Gintere
pēc Hale K. Strategies for preventing and managing burnout. US Pharmacist,
Oct 1, 2025.
Vēres
1. U.S. Department of Labor Occupational Safety and Health Administration. Workplace stress–understanding the problem. www.osha.gov/workplace-stress/understanding-the-problem.
2. Edú-Valsania S., Laguía A., Moriano J. A. Burnout: a review of theory and measurement. Int J Environ Res Public Health. 2022; 19 (3): 1780.
3. World Health Organization. Burn-out an “occupational phenomenon.» International Classification of Diseases. 2019.
4. Shahin W., Issa S., Jadooe M. et al. Coping mechanisms used by pharmacists to deal with stress, what is helpful and what is harmful? Exploratory Research in Clinical and Social Pharmacy. 2023; 9: 100205.
5. Melnyk B. M., Hsieh A. P., Tan A. et al. The state of health, burnout, healthy behaviors, workplace wellness support, and concerns of medication errors in pharmacists during the Covid-19 pandemic. J Occup Environ Med. 2023; 65 (8): 699–705.
6. Chong J. J., Tan Y. Z., Chew L. S. T. et al. Burnout and resilience among pharmacy technicians: a Singapore study. J Am Pharm Assoc. 2022; 62: 86–94.e4.
7. Gyori D. J., Ream-Taylor A. L., Murphy J. A. Evaluation of burnout among pharmacy residents in the United States. J Am Coll Clin Pharm. 2025; 8: 533–538.
8. National Academy of Medicine. National Plan for Health Workforce Well-Being. Washington, DC: The National Academies Press. 2024.
9. Mott D. A., Bakken B. K., Nadi S. et al. Executive summary of the 2024 National Pharmacist Workforce Survey. Pharmacy Workforce Center; Washington, DC: 2024. www.aacp.org/article/national-pharmacist-workforce-studies.
10. Friedberg M. W., Chen P. G., Van Busum K. R. et al. Factors affecting physician professional satisfaction and their implications for patient care, health systems, and health policy. Rand Health. 2013.
11. Patel S. K., Kelm M. J., Bush P. W. et al. Prevalence and risk factors of burnout in community pharmacists. J Am Pharm Assoc. 2021; 61: 145–150.
12. Cline K. M., Mehta B. Burnout and resilience in the community-based pharmacist practitioner. Innov Pharm. 2022; 13 (4): article 10.
13. Magee K., Fromont M., Ihle E. et al. Direct observational time and motion study of the daily activities of hospital dispensary pharmacists and technicians. J Pharm Pract Res. 2023; 53 (2): 64–72.
14. National Academy of Medicine. Valid and reliable survey instruments to measure burnout, well-being, and other work-related dimensions. https://nam.edu/product/valid-and-reliable-survey-instruments-to-measure-burnout-well-being-and-other-work-related-dimensions/.
15. Fadare O. O., Andreski M., Witry M. J. Validation of the Copenhagen burnout inventory in pharmacists. Innov Pharm. 2021; 12 (2): article 4.
16. Skrupky L. P., West C. P., Shanafelt T. et al. Ability of the well-being index to identify pharmacists in distress. J Am Pharm Assoc. 2020; 60: 906–914.
17. Nakamura Y. M., Orth U. Acceptance as a coping reaction: adaptive or not? Swiss J Psychol. 2005; 64: 281–292.
18. American Psychological Association. Coping with stress at work. www.apa.org/topics/healthy-workplaces/work-stress. 2024, Oct 22.
19. Shanafelt T. D., Noseworthy J. H. Executive leadership and physician well-being: nine organizational strategies to promote engagement and reduce burnout. Mayo Clin Proc. 2017; 92 (1): 129–146.
20. American Pharmacists Association, American Society of Health-System Pharmacists, National Association of Boards of Pharmacy. Implementing solutions: building a sustainable, health pharmacy workforce and workplace. June 2023.
21. US Surgeon General. Addressing Health Worker Burnout–The U.S. Surgeon General’s Advisory on Building a Thriving Health Workforce. 2022.
22. American Society of Health-System Pharmacists. WellBeing & you. 2025. https://wellbeing.ashp.org/.
23. West C. P., Tan A. D., Habermann T. M. et al. Association of resident fatigue and distress with perceived medical errors. JAMA. 2009; 302: 1294–1300.
24. World Health Organization. Global burden of preventable medication-related harm in health care: a systematic review. Patient Safety. 2024; 1–42.
25. Ayanaw M., Lim A., Khera H. et al. How do interruptions and distractions affect pharmacy practice? A scoping review of their impact and interventions in dispensing. Res Soc Adm Pharm. 2025; 21: 667–678.
26. Keers R. N., Williams S. D., Cooke J., Ashcroft D. M. Causes of medication administration errors in hospitals: a systematic review of quantitative and qualitative evidence. Drug Saf. 2013; 36 (11): 1045–1067.
27. World Health Organization. Medication errors: technical series on safer primary care. Geneva; 2016. License: CC BY-NC-SA 3.0 IGO.
28. Tariq R. A., Vashisht R., Sinha A. et al. Medication Dispensing Errors and Prevention. In: StatPearls [Internet]. Treasure Island, FL: StatPearls Publishing; 2025 Jan.
29. Aldhwaihi K., Schifano F., Pezzolesi C., Umaru N. A systematic review of the nature of dispensing errors in hospital pharmacies. Integr Pharm Res Pract. 2016; 5 (1): 1–10.
30. Khang K., Absher R. Evalution of burnout among hospital and health system pharmacists in North Carolina. Am J Health-Syst Pharm. 2020; 77 (6): 441–448.

 Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju
Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju



Lietderīgāk gan būtu aprakstīt vietējo situāciju.