Inese Sviestiņa, Dr. pharm., docente
Latvijas Universitātes Medicīnas fakultāte, VISA “Bērnu klīniskā universitātes slimnīca”
Šis laiks saistās ar dažādām vīrusu un bakteriālas izcelsmes slimībām, no kurām vismaz daļu cilvēki mēģina apkarot ar pašārstēšanos. Turklāt vismaz daļa aptiekās pieejamo medikamentu pieder bezrecepšu zāļu grupai, tāpēc te farmaceita konsultācija ir jo īpaši nozīmīga. Šajā rakstā galvenais akcents būs uz bezrecepšu zālēm, īpašu vērību pievēršot pacientiem ar hroniskām slimībām.
Aplūkojot perorālo pretsaaukstēšanās bezrecepšu zāļu sastāvu, biežāk te iekļautās vielas ir fenilefrīns, paracetamols un pseidoefedrīns. Tā kā paracetamols ir arī kombinēto medikamentu sastāvā, pircējam īpaši jāuzsver, vai viņš jau nelieto kādus paracetamolu saturošus medikamentus. Tā saucamo “karsto dzērienu”, kuros var būt arī paracetamols, reklāmas var radīt iluzoru iespaidu, ka konkrētais medikaments ir ļoti drošs (kas tā ir, ja to lieto pareizi). No vienas puses paracetamola pārdozēšana nav nemaz tik vienkārša, ja vien cilvēks apzināti nevēlas sev nodarīt kaitējumu, tomēr šāds risks pastāv, piemēram, neapzināti kombinējot dažādas paracetamolu saturošas zāles ar nolūku mazināt sāpes vai drudzi un bez nodoma kaitēt sev, pārsniedzot ieteikto diennakts devu ≥75 mg/kg 24 stundās (saskaņā ar Lielbritānijas Toksikoloģijas centra informāciju) [1].
Fenilefrīns
Fenilefrīns līdzās paracetamolam un pseidoefedrīnam ir bieži sastopama aktīvā viela iekšķīgi lietojamos pretsaaukstēšanās līdzekļos. Joprojām notiek ASV Pārtikas un zāļu pārvaldes (Food and Drug administration, FDA) fenilefrīna izvērtējums (vismaz interneta vidē nav pieejams galīgais lēmums). FDA 2023. gada septembrī saņēma ekspertu grupas ziņojumu par perorālā fenilefrīna neefektivitāti “aizlikta” deguna simptomu mazināšanai monoterapijā vai kombinācijā ar citām aktīvām vielām bezrecepšu medikamentos. Ekspertu grupa konstatēja, ka perorālais fenilefrīns nav efektīvs pretsaaukstēšanās simptomu mazināšanai. Jau 2007. gadā ekspertu grupa rakstīja, ka nepieciešami papildu klīniskie pētījumi par drošumu un efektivitāti vecumgrupā no 12 gadiem. Tagad tika secināts, ka nav pietiekamu efektivitātes pierādījumu. Šobrīd netiek apstrīdēts bezrecepšu zāļu drošums, bet galvenais jautājums ir par efektivitāti. Runa ir par 10–40 mg fenilefrīna hidrohlorīda lietošanu ik pēc četrām stundām (2, 3). Savukārt par Eiropu minēts, ka biežāk sastopamais devu režīms ir 12 mg ik pēc sešām stundām, nepārsniedzot 48 mg diennaktī (4). FDA fenilefrīna efektivitātes vērtējumam līdzīgi ziņojumi Eiropā nav veikti.
Kā FDA nonāca līdz šādam vērtējumam? FDA apstiprināja fenilefrīna hidrohlorīdu kā bezrecepšu zāles 1976. gadā. Tolaik FDA bija noteikusi, ka zāles ir drošas, un tad veiktie pētījumi liecināja par to efektivitāti aizlikta deguna simptomu gadījumā. Sākotnējos pētījumos tika mērīta gaisa plūsma un gaisa spiediens deguna ejā, lai netieši novērtētu deguna aizlikumu. Taču tagad FDA uzskata, ka klīnisko simptomu rādītāji, saskaņā ar kuriem pacienti anketā atbild par aizlikta deguna simptomu smagumu, ir zelta standarts efektivitātes novērtēšanai. Šādā skatījumā fenilefrīns nav efektīvs. Turklāt vairumā sākotnējo pētījumu zāles tika vērtētas saistībā ar saaukstēšanos, kam var būt daudz un dažādi simptomi. Ekspertu grupas ziņojumā minēts, ka alerģiskā rinīta analīze, kura gadījumā pacientiem ir ilgstošāk aizlikts deguns, būtu devusi ticamākus rezultātus. Jāpiebilst, ka sešus no septiņiem pētījumiem, kas tika izskatīti 1970. gados, iesniedza uzņēmums Sterling-Winthrop, viens no fenilefrīna ražotājiem, un bija radušās zināmas šaubas, vai sākotnējais komisijas lēmums nav ticis ietekmēts (5, 6). 2006. gadā fenilefrīns kļuva par galveno bezrecepšu dekongestantu sastāvdaļu pēc tam, kad FDA noteica, ka iepriekš arī plaši lietotais pseidoefedrīns turpmāk lietojams kā recepšu zāles, lai to neizmantotu metamfetamīna gatavošanai. Turpmākos gados tika veikta virkne pētījumu, kuros konstatēja, ka iekšķīgi lietojamā zāļu forma ir klīniski neefektīva aizlikta deguna simptomu mazināšanā. Jāuzsver gan, ka ziņojums neattiecas uz fenilefrīnu deguna pilienos vai aerosolā, kur tas joprojām tiek uzskatīts par efektīvu.
Brīdinājumi un piesardzības ieteikumi par fenilefrīnu
Problēmas ar fenilefrīnu saistītas ar to, ka par spīti vairāk nekā 50 gadus ilgai un plašai tā lietošanai dekongestantu sastāvā, joprojām ir ļoti maz datu vai to nav vispār par fenilefrīna terapeitisko devu farmakokinētiskiem un metaboliskiem efektiem (4). Tādēļ pastāv dažādi ieteikumi, no kuriem vairāki minēti turpmāk.
Vispārīgi piesardzības pasākumi jāievēro cukura diabēta, hipertensijas, hipertireozes pacientiem. Īpaši piesardzības pasākumi, lietojot intranazāli: jāizvairās no pārmērīgas vai ilgstošas lietošanas, īpaši sirds un asinsvadu slimību gadījumā. Pacientiem ar cukura diabētu vai prostatas hiperplāziju arī jāizvairās no fenilefrīna lietošanas. Pārmērīga vai ilgstoša fenilefrīna deguna pilienu lietošana var izraisīt atkārtotu deguna aizlikumu (7). Pilnīgai drošībai hipertensijas pacientiem nevajadzētu lietot adrenerģiskos līdzekļus, lai gan vismaz dažās diezgan senās publikācijās fenilefrīns tiek uzskatīts par vienu no drošākiem līdzekļiem (8).
10 mg fenilefrīna (+ 60 mg kofeīna) izraisīja nelielu, bet statistiski ticamu ietekmi uz perifēriem asinsvadiem veseliem cilvēkiem, bet nebija būtiskas vai ilgstošas ietekmes uz citiem kardiovaskulāriem parametriem, ieskaitot asinsspiedienu un sirdsdarbības ātrumu (9).
Fenilefrīnam ir galvenokārt alfa agonista darbība. Tas darbojas ilgāk nekā noradrenalīns, un minēts, ka pārmērīga vazopresora reakcija var izraisīt ilgstošu asinsspiediena paaugstināšanos. Tas izraisa tahikardiju vai refleksa bradikardiju, tādēļ no lietošanas jāizvairās smagas hipertireozes gadījumā un piesardzīgi jālieto smagas išēmiskas sirds slimības gadījumā (7). Iepriekš minētā informācija gan nav viennozīmīgi traktējama, jo tāpat minēts, ka terapeitiskai fenilefrīna hidrohlorīda 10 mg devai nav būtiskas stimulējošas iedarbības uz sirds β (β1) adrenerģiskiem receptoriem, kā arī tā nestimulē bronhu vai perifēro asinsvadu β (β2) adrenerģiskos receptorus. Lai gan perorālam fenilefrīnam ir minimāla tieša ietekme uz sirdsdarbības ātrumu vai sirds izsviedes frakciju, fenilefrīns kā vazokonstriktors var paaugstināt sistolisko un diastolisko asinsspiedienu lielās devās un tādējādi izraisīt refleksa bradikardiju.
Publicēts pārskats par vienreizējas devas pētījumiem normotensīviem pacientiem ar aizliktu un brīvu degunu, atklājot, ka 50 mg fenilefrīna hidrohlorīda varētu būt minimālā perorālā deva, kas ietekmē asinsspiedienu, savukārt nepieciešami 120 mg, lai izraisītu ievērojamu asinsspiediena paaugstināšanos (4). Fenilefrīna mijiedarbības piemēri minēti 1. tabulā.
1. tabula. Fenilefrīna mijiedarbības piemēri
| Aktīvā viela | Mijiedarbības mehānisms | Ierobežojumi lietošanai (saskaņā ar ražotāju) | Mijiedarbības būtiskums |
| Digoksīns un sirds glikozīdi | Var palielināt neregulāras sirdsdarbības vai miokarda infarkta risku. | Vidēji nozīmīga mijiedarbība. | |
| Monoamīnoksidāzes inhibitori (selegilīns u.c.) vai vielas ar MAO līdzīgu darbību (metilēnzilais, furazolidons, linezolīds u.c.) | Starp simpatomimētiskiem amīniem, piemēram fenilefrīnu un MAO ir iespējama mijiedarbība, kas var izraisīt hipertensiju. Netiešas vai jauktas darbības simpatomimētiskie amīni var izraisīt smagas hipertensijas reakcijas pacientiem, kuri tiek ārstēti ar MAO. Mehānisms ietver sinerģisku simpatomimētisku efektu, ko izraisa pastiprināta norepinefrīna uzkrāšanās adrenerģiskos neironos (MAO aktivitāte) un palielināta kateholamīnu izdalīšanās (netiešā simpatomimētiskā aktivitāte). |
Kontrindicēta vienlaicīga lietošana | Būtiska mijiedarbība. Ievērot 14 dienu starplaiku. |
| Simpatomimētiskie amīni | Fenilefrīna un citu simpatomimētisko amīnu vienlaicīga lietošana var palielināt kardiovaskulāro blakņu risku. | Kontrindicēta vienlaicīga lietošana | |
| Bēta blokatori u.c. antihipertensīvie līdzekļi (ieskaitot debrisohīnu, guanetidīnu, rezerpīnu, metildopu) | Var pavājināt bēta blokatoru un antihipertensīvo līdzekļu darbību. Var palielināt hipertensijas risku un pastiprināt citas kardiovaskulārās blaknes. |
Kontrindicēta vienlaicīga lietošana, bet ne visi ražotāji to norāda | Vidēji nozīmīga mijiedarbība. Darbības mehānisms nav vēl pilnībā skaidrs, tāpēc jālieto uzmanīgi, ieskaitot bēta blokatoru oftalmoloģiskos preparātus. |
| Tricikliskie antidepresanti (piemēram, amitriptilīns) | Var palielināt kardiovaskulāro blakņu risku. Tricikliskie antidepresanti inhibē norepinefrīna atpakaļsaisti adrenerģiskos neironos, tādēļ palielinās adrenerģisko receptoru stimulācija. Klīniski ziņots par hipertensiju, pulsējošām galvassāpēm, trīci, sirdsklauvēm, sāpēm krūtīs un aritmiju. |
Kontrindicēta vienlaicīga lietošana | Būtiska mijiedarbība. Ja nepieciešama vienlaicīga lietošana, jāsamazina simpatomimētiskā līdzekļa sākotnējā deva un ievadīšanas ātrums, kā arī rūpīgi jākontrolē sirds un asinsvadu stāvoklis, tostarp asinsspiediens. |
| Melno graudu alkaloīdi (piemēram, ergotamīns un metisergīds) | Var palielināt ergotisma risku. | Būtiska mijiedarbība. Sinerģiska darbība. Alkaloīdi rada artēriju vazokonstrikciju, stimulējot alfa adrenerģiskos un serotonīna receptorus un kavējot endotēlija relaksācijas faktora izdalīšanos. |
Antihistamīni
Senioriem īpaši uzmanīgi lietojami H1 receptoru antihistamīni antiholīnerģisko blakņu dēļ (10). Pirmās paaudzes H1 antihistamīni vieglāk šķērso hematoencefalisko barjeru un nonāk centrālā nervu sistēmā, salīdzinot ar otrās paaudzes H1 antihistamīniem, un saistās gan ar centrāliem, gan perifēriskiem histamīna-1 receptoriem. Lielākā uzmanība jāpievērš tieši centrālas darbības izpausmēm, nejaucot tās ar esošas hroniskas slimības paasinājumu vai jaunu klīnisko stāvokli: miegainība, apjukums un samazinātas uztveres spējas, kas reizēm var maldīgi likt domāt par demences attīstību, kā arī delīrijs, fotofobija. Visas šīs zāļu blaknes, protams, var izpausties dažādās pakāpēs un ir labi zināmas, bet reizēm tiek piemirstas ikdienas praksē. Antiholīnerģiska riska vērtējumam iesaka dažādas antiholīnerģiskā riska skalas, kuru dažādība rada grūtības izvēlēties īsto, interpretēt un salīdzināt dažādu skalu rezultātus (11).
Joprojām senioru vidū gana iecienīts ir klemastīns, iespējams, vēl no tiem laikiem, kad pie mums bija ierobežota antihistamīnu izvēle. Dažkārt tas ir arī iecienīts blaknes – miegainības – izraisīšanas dēļ. Tāpēc noteikti būtu jānoskaidro, kādam nolūkam cilvēks vēlas iegādāties šīs zāles un vai tās nav lietderīgi aizstāt ar citām.
2. tabulā minēti slimību piemēri, kuru gadījumā antihistamīni, piemēram, hlorfeniramīns, triprolidīns, klemastīns, pacientiem lietojami piesardzīgi, kā arī mijiedarbības piemēri.
Saistībā ar antihistamīnu mijiedarbību lielākā uzmanība jāpievērš uztura bagātinātājiem, kuru sastāvā ir kālija hlorīds, jo aptiekas apmeklētājs var aizmirst vai neuzskatīt par svarīgu pieminēt, ka tos lieto (sk. 2. tabulu).
|
Piesardzīga lietošana vai kontrindikācija |
| Slēgta kakta glaukoma Hipertireoze Smaga aknu un smaga nieru mazspēja Porfīrija Feohromocitoma Cukura diabēts Elpošanas sistēmas traucējumi, piemēram, emfizēma, hronisks bronhīts, akūta vai hroniska bronhiālā astma Aknu/nieru slimības – antihistamīni primāri metabolizējas aknās un gan metabolīti, gan pašas zāles izdalās ar urīnu, tāpēc pacientiem ar aknu/nieru slimībām var būt lielāks blakņu risks sakarā ar iespējamu zāļu uzkrāšanos organismā |
|
Mijiedarbības piemēri |
| Kālija hlorīda cietā perorālaā forma (uztura bagātinātājos) – var pastiprināt kuņģa un zarnu trakta augšdaļas bojājumu risku. Mehānisms: palielināts kuņģa un zarnu trakta tranzīta laiks, jo antiholīnerģiskās zāles samazina kuņģa un zarnu kustīgumu, radot augstu vietēju K+ koncentrāciju ap šķīstošu tableti vai kapsulu un palielinot saskares laiku ar kuņģa un zarnu trakta gļotādu Ototoksiskas zāles – ototoksicitātes simptomi var būt maskēti, īpaši attiecībā uz aminoglikozīdu grupas antibiotikām, piemēram, amikacīnu, dihidrostreptomicīnu, gentamicīnu, kanamicīnu, neomicīnu, tobramicīnu Tricikliskie antidepresanti – vidēji nozīmīga mijiedarbība: var pastiprināties miegainība, neskaidra redze, sausa mute, samazināta svīšana, apgrūtināta urinēšana, aizcietējums, neregulāra sirdsdarbība, apjukums un atmiņas problēmas Var pastiprināt citu zāļu, kas izraisa sedāciju/miegainību (CNS depresantu) darbību: MAO inhibitori, trauksmi mazinoši līdzekļi, opioīdu grupas pretsāpju līdzekļi Ketamīns – būtiska mijiedarbība: vienlaicīga lietošana var pastiprināt sedāciju, elpošanas nomākumu |
Pseidoefedrīns
Pseidoefedrīns ir jauktas darbības viela, efedrīna stereoizomērs, kas aktivizē α un β adrenerģiskos receptorus tieši, saistoties ar pašu receptoru, un netieši, izraisot norepinefrīna izdalīšanos sinaptiskos nervu galos. Eiropas Zāļu aģentūras Zāļu drošuma komiteja 2024. gada 25. janvārī sniedza savu viedokli par pseidoefedrīnu saturošu zāļu vērtēšanu saistībā ar aizdomām par mugurējās atgriezeniskās encefalopātijas sindroma (posterior reversible encephalopathy syndrome, PRES) un atgriezeniskās cerebrālās vazokonstrikcijas sindroma (reversible cerebral vasoconstriction syndrome, RCVS) risku. Komiteja apstiprināja, ka zāles, kas satur pseidoefedrīnu, nedrīkst lietot pacientiem ar augstu asinsspiedienu, kas ir smags vai nekontrolēts (netiek ārstēts vai rezistents pret ārstēšanu), vai pacientiem ar smagu akūtu (pēkšņu) vai hronisku (ilgstošu) nieru slimību vai mazspēju. Turklāt veselības aprūpes speciālistiem jāiesaka pacientiem nekavējoties pārtraukt šo zāļu lietošanu un meklēt ārstēšanu, ja viņiem rodas PRES vai RCVS simptomi, piemēram, stipras galvassāpes ar pēkšņu sākumu, slikta dūša, vemšana, apjukums, krampji un redzes traucējumi (12).
Dažas no tām slimībām, kuru gadījumā pacientiem pseidoefedrīnu saturošas zāles būtu jālieto piesardzīgi, kā arī mijiedarbības piemēri minēti 3. tabulā.
3. tabula. Pseidoefedrīna piesardzīgas lietošanas, kontrindikāciju un mijiedarbības piemēri
| Kādos gadījumos lietot piesardzīgi (14) | Iespējamā darbība |
| Pacienti ar kardiovaskulāriem vai cerebrovaskulāriem traucējumiem
|
Pret pseidofedrīnu jutīgiem pacientiem vai lietojot lielākās devās – būtiska ietekme. Sirds audos pseidoefedrīns var radīt pozitīvu hronotropisku un inotropisku darbību, stimulējot bēta-1 adrenerģiskos receptorus. Var paātrināties sirdsdarbība un skābekļa patēriņš. Perifēriskā asinsvadu sistēmā var rasties vazokonstrikcija, stimulējot alfa-1 adrenerģiskos receptorus. Rezultāts: tahikardija, aritmija, hipertensija u.c. blaknes. |
| Glaukoma | Simpatomimētiskie līdzekļi var izraisīt pārejošu midriāzi, stimulējot alfa-1 adrenerģiskos receptorus. Pacientiem ar slēgta kakta glaukomu zīlītes paplašināšanās var izraisīt akūtu lēkmi. Pacientiem ar citām paaugstināta spiediena formām midriāze dažkārt var paaugstināt acs iekšējo spiedienu. Pseidoefedrīns jālieto piesardzīgi. |
| Diabēts | Simpatomimētiskie līdzekļi var izraisīt glikozes koncentrācijas paaugstināšanos asinīs. Šīs parādības parasti ir pārejošas un nelielas, bet var būt nozīmīgas, ja deva pārsniedz parasti ieteikto. |
| Pacienti ar apgrūtinātu urinēšanu un/vai prostatas palielināšanos | Simpatomimētiskie līdzekļi var izraisīt vai pastiprināt urinēšanas grūtības pacientiem ar prostatas palielināšanos, ko izraisa urīnpūšļa kakla gludo muskuļu kontrakcija, stimulējot alfa-1 adrenerģiskos receptorus. Pseidoefedrīns jālieto piesardzīgi. |
|
Mijiedarbības piemēri (15) |
| Pseidoefedrīns var veicināt MAOI darbību un izraisīt hipertensīvo krīzi – kontrindicēts. Citi simpatomimētiskie līdzekļi vai tricikliskie antidepresanti (amitriptilīns u.c.) paaugstina adrenerģiskos efektus – var palielināt sirds un asinsvadu blakņu risku. Būtiska mijiedarbība, vēlams izvēlēties citas zāles. Debrisohīns, guanetidīns, rezerpīns, metildopa: var vājināt šo zāļu darbību, var būt palielināts hipertensijas un citu sirds asinsvadu reakciju risks. Linezolīds, rasagilīns, selegilīns farmakodinamiskās sinerģiskās darbības rezultātā paaugstina akūtās hipertensīvās krīzes risku – kontrindicēts. Oksazolidinona grupas antibiotikas (ieskaitot furazolidonu un linezolīdu): šīs antibiotikas izraisa no devas atkarīgu MAO inhibīciju. Hipertensīvās krīzes risks – kontrindicēts. Ergoalkaloīdu (ergotamīna un metilsergīda) vienlaicīga lietošana var palielināt ergotisma rašanās risku. |
Dekstrometorfāns
Dekstrometorfānu 1958. gadā FDA reģistrēja kā klepu nomācošu līdzekli. Pēdējo 50 gadu laikā tas bijis viens no visizplatītākiem savienojumiem vairumā bezrecepšu pretklepus līdzekļu. Tas joprojām tiek pētīts ne tikai izmantošanai pret klepu.
Dekstrometorfānam ir plašas farmakodinamiskas un farmakokinētiskas īpašības. Tam ir lipofila molekula ar jonizējamu amīnu vienā galā. Tas ir strukturāli līdzīgs alkaloīdu opioīdiem, piemēram, morfīnam, bet tas nesaistās ar mī receptoriem. To iegūst no levorfanola, kas vispirms tika izstrādāts kā morfija alternatīva.
Galvenais darbības mehānisms dekstrometorfāna lietošanai klepu nomācošos līdzekļos nav pilnībā skaidrs. Pastāv versija, ka tas ietekmē nucleus tractus solitarius šūnas, kas atrodas smadzeņu stumbrā un ir klepus refleksa “vārti”.
Dekstrometorfāns ir sintētisks kodeīna analogs un pēc sākotnējās uzsūkšanās tiek pakļauts ātram metabolismam. Tā metabolisms notiek ar citohroma P450 2D6 (CYP2D6) starpniecību par galveno O-demetilēto metabolītu dekstrorfānu, ko tālāk glikuronizē uridīna difosfāta-glikuronoziltransferāze, veidojot dekstrorfāna-o-glikuronīdu, kas ir visizplatītākā dekstrorfāna forma plazmā (98%). Dekstrofān-o-glikuronīds ir pastāvīgi uzlādēts, un tas mazāk šķērso hematoencefalisko barjeru. Dekstrometorfāns arī tiek metabolizēts par 3-metoksimorfinānu ar citohroma P450 3A4 starpniecību.
Dekstrometorfānam ir zema perorālā biopieejamība, pateicoties tā plašajam pirmā loka metabolismam; tomēr tas atkarīgs arī no cilvēka vielmaiņas tipa. Zāļu metabolizēšanas ātrums var būt dažāds, un cilvēkus pēc tā var iedalīt ļoti ātros, ātros, vidēji ātros un vājos metabolizētājos. Vairums ir ātri metabolizētāji. Viņiem vienreizējas perorālas 30 mg dekstrometorfāna devas vidējais pusperiods ir 2,4 stundas ar perorālo biopieejamību 1–2%.
Apmēram 9% iedzīvotāju ir vāji metabolizētāji. Pēc vienreizējas perorālas dekstrometorfāna devas vidējais pusperiods ir 19,1 stunda, un perorālā biopieejamība ir 80%. Vājiem metabolizētājiem ir aptuveni četras reizes augstāks dekstrometorfāna līmenis plazmā.
Dekstrometorfānam nav tiešas iedarbības uz opioīdu receptoriem, tādēļ tas neietekmē CNS kā opioīdu agonists (13).
Mijiedarbība
Jāizvairās no dekstrometorfāna vienlaicīgas lietošanas ar zālēm, kam ir serotonīnerģiska aktivitāte (MAOI, tricikliskie antidepresanti, ergotamīna alkaloīdi, 5HT-1 receptoru agonisti, asinszāle u.c.), jo retos gadījumos pastāv serotonīna sindroma risks.
• Monoamīnoksidāzes inhibitori: jāievēro 14 dienu starplaiks.
– MAO inhibitoru un dekstrometorfāna vienlaicīga lietošana izmaina kateholamīnu atpakaļsaisti un metabolismu un izraisa serotonīna uzkrāšanos CNS.
– Var rasties serotonīna sindroms (slikta dūša, vemšana, hipertensija, muskuļu krampji, trīce, hiperpireksija, mentālas izmaiņas, sirdsdarbības apstāšanās).
• Fluoksetīns palielina dekstrometorfāna toksicitāti (slikta dūša, vemšana, redzes traucējumi, halucinācijas) vai serotonīna sindroma risku, jo fluoksetīns inhibē citohromu P450IID6 (CYP2D6) – izoenzīmu, kas katalizē dekstrometorfāna metabolismu. Abu šo zāļu vienlaicīga lietošana izraisa abu aktīvo vielu metabolisma konkurējošu inhibīciju un paaugstina to līmeni serumā, tādējādi pastiprinot toksicitāti.
• Spēcīgi CYP2D6 enzīma inhibitori
– vienlaicīga lietošana ar dekstrometorfānu var palielināt tā koncentrāciju organismā līdz līmenim, kas vairākkārt pārsniedz terapeitisko, palielinot toksiskos efektus;
– amiodarons, flekainīds, propafenons, sertralīns u.c. līdzīgi ietekmē dekstrometorfāna metabolismu.
Terpīnhidrāts
Pastiprina bronhu sekrēciju un tiek lietots kā atkrēpojošs līdzeklis. To iegūst no terpentīna, raudenes, timiāna vai eikalipta. Terpīnhidrāts bija populārs ASV kopš 19. gadsimta beigām, bet tur 1990. gados tā rūpnieciska ražošana zāļu veidā tika pārtraukta pēc tam, kad FDA paziņoja, ka, balstoties uz tolaik pieejamiem pierādījumiem, nebija pietiekamu datu, lai noteiktu drošumu un efektivitāti. Terpīnhidrāts kā aktīvā viela ASV saglabājās ekstemporālā receptūrā (16, 17). Latvijā tas pieejams kombinēta sastāva tabletēs (paracetamols, fenilefrīns, kofeīns, askorbīnskābe, terpīnhidrāts). Savukārt Pubmed datu bāzē neizdevās atrast pēdējos gadu desmitos tapušus pētījumus par terpīnhidrāta nozīmi pretsaaukstēšanās līdzekļu sastāvā.
Deguna pilieni
Aptuveni 50 mlj amerikāņu varētu būt hroniskas iesnas un 25% amerikāņu šajā populācijā varētu būt atkarīgi no deguna pilienos esošām vielām (18). Taču tā, protams, nav tikai ASV iedzīvotāju problēma, nepareiza deguna pilienu lietošana novērojama arī pie mums. Populārākās no šīm vielām ir ksilometazolīns, oksimetazolīns un fenilefrīns (sk. 4. un 5. tabulu). Par ksilometazolīna mijiedarbības nozīmīgumu ir nedaudz pretrunīga informācija. Jāatzīmē, ka daudzos deguna pilienos ir palīgviela benzalkonija hlorīds, kura ilgstoša lietošana var izraisīt deguna gļotādas karinājumu vai tūsku.
4. tabula. Ksilometazolīna piesardzīga lietošana, kontrindikācijas un mijiedarbības piemēri
| Kontrindikācijas un/vai piesardzība lietošanā (ražotājiem pretrunīga informācija) |
Nedrīkst kombinēt | Lietot piesardzīgi | Uzraudzīt lietošanu |
| Pēc hipofīzektomijas vai citām ķirurģiskām procedūrām, kurās tiek skarts cietais smadzeņu apvalks. Sausas deguna gļotādas iekaisums (rhinitis sicca) vai atrofisks rinīts. Slēgta kakta glaukoma. Cukura diabēts. Prostatas hiperplāzija. Feohromocitoma. Hipertireoze. Arteriālā hipertensija, stenokardija u.c. sirds un asinsvadu slimības. |
Citi simpatomimētiskie dekongestanti. MAO inhibitori. Būtiska mijiedarbība: jāievēro 14 dienu starplaiks. Bēta blokatori (7). Linezolīds – farmakodinamisks sinerģisms; akūtas hipertensijas epizodes iespējamība. Ergotamīns – hipertensijas risks (15). |
Tricikliskie antidepresanti (amitriptilīns, klomipramīns). Rezerpīns – var mazināties rezerpīna hipotensīvais efekts. |
Klemastīns, klonazepāms, kodeīns – palielina miega efektu. Ksilometazolīns samazina miega efektu (darbības mehānisms nav pilnībā skaidrs) [19]. |
5. tabula. Oksimetazolīna, nafazolīna un azelastīna piesardzīgas lietošanas, kontrindikāciju un mijiedarbības piemēri
| Aktīvā viela | Lieto piesardzīgi | Kontrindikācijas | Mijiedarbības piemēri |
| Oksimetazolīns (alfa-1A adrenoreceptoru agonists, simpatomimētisks līdzeklis) | Vidēji nozīmīga ietekme Pacienti ar koronāro sirds slimību, hipertensiju – sirds audos šie līdzekļi var radīt pozitīvu hronotropisku un inotropisku darbību, stimulējot bēta-1 adrenerģiskos receptorus. Var paātrināties sirdsdarbība, augt skābekļa patēriņš un sirds darbs. Hipertireoze. Cukura diabēts – iespējams neliela glikozes līmeņa palielināšanās asinīs. Prostatas palielināšanās izraisīti urinācijas traucējumi – urinēšanas grūtības var rasties vai pastiprināties urīnpūšļa kakliņa gludo muskuļu kontrakciju dēļ, kas rodas, oksimetazolīnam stimulējot alfa-1 adrenerģiskos receptorus |
Ražotāja ieteikums Pacienti ar slēgta kakta glaukomu. Pacienti pēc transfenoidālas hipofīzektomijas. |
Tricikliski antidepresanti, piemēram, amitriptilīns – vidēji būtiska mijiedarbība (farmakodinamisks sinerģisms): var izraisīt pastiprinātu adrenerģisko receptoru stimulāciju, palielinot norepinefrīna līmeni (15). MAO – būtiska mijiedarbība (lietot alternatīvu): jāievēro 14 dienu starplaiks (15); (ražotājs, piemēram, Afrin Menthol, norāda, ka kontrindicēts). |
| Nafazolīns (7, 20) | Nosliece uz sirds slimībām (tai skaitā stenokardiju), sirds išēmisko slimību, sirds ritma traucējumiem, koronāro artēriju sklerozi, hipertensiju. Hipertireoze. Cukura diabēts. Feohromocitoma. Bronhiālā astma. |
Slēgta kakta glaukoma. Rhinitis sicca. |
Piesardzīgi (ražotāja norādījums): MAOI – jāievēro 14 dienu starplaiks, tiek pastiprināta nafazolīna asinsvadus sašaurinošā darbība. Iespējama mijiedarbība ar tricikliskiem antidepresantiem, ergotamīnu, moklobenīdu – ražotāja sniegta informācija, nenorādot mijiedarbības būtiskuma līmeni. Duloksetīns – sinerģiska darbība, pastiprinot sirdsdarbības ātrumu un/vai paaugstinot asinsspiedienu; vidēji nozīmīga mijiedarbība (drugs.com). Medscape norāda par būtisku mijiedarbību tikai zavegepantu un jobenguanu (nav Latvijas zāļu reģistrā), kad ieteicams lietot alternatīvu (15). |
| Azelastīns (ražotājs: pētījumi veikti tikai ar lielām, iekšķīgi lietojamām devām (21)) | Kontrindikācijas: Ca/K/Na/Mg oksibāts – farmakodinamisks sinerģisms; pastiprina viens otra darbību (15) | Nav zināmas mijiedarbības, vietēji lietojot azelastīnu (7). Būtiska mijiedarbība, ieteicams izvairīties no lietošanas: klonidīns – farmakodinamisks sinerģisms; pastiprina toksicitātes risku (15). Vidēji nozīmīga mijiedarbība: duloksetīns, pregabalīns, escitaloprams, alprazolams – var pastiprināt CNS un respiratoro nomākumu īpaši senioriem (drugs.com). |
Zāles kakla sāpju ārstēšanai
Turpmāk minēts būtiskākais par zālēm kakla sāpju ārstēšanai (skat. 1.–7. attēlu).
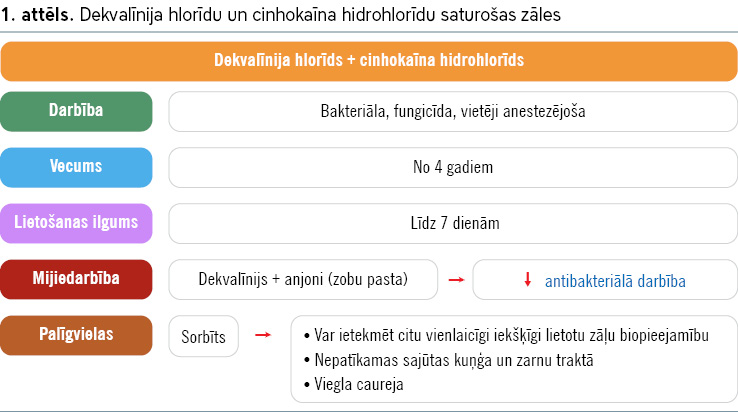



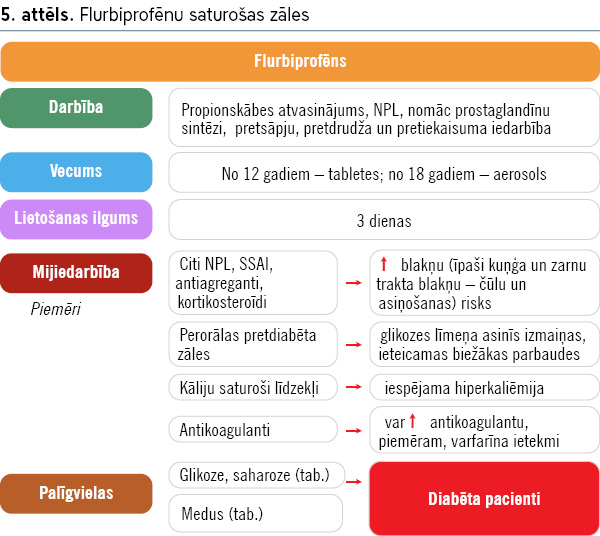
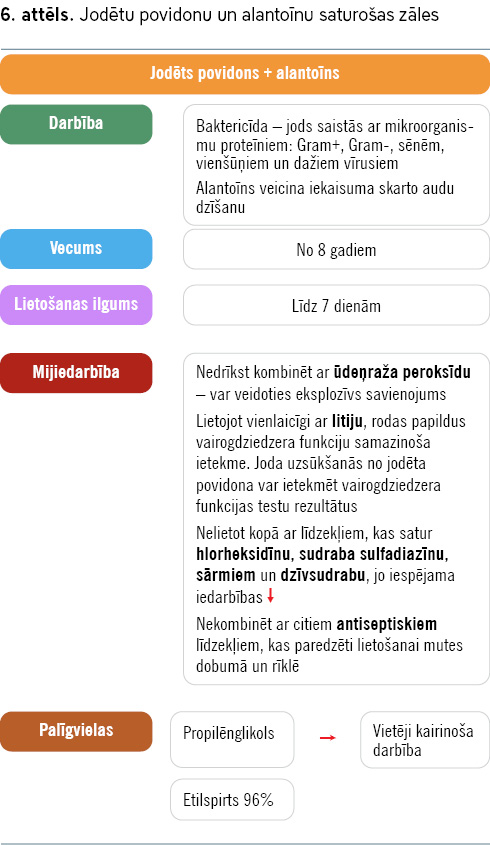

Pretklepus un pretsaaukstēšanās līdzekļi – ATĶ R05 grupa
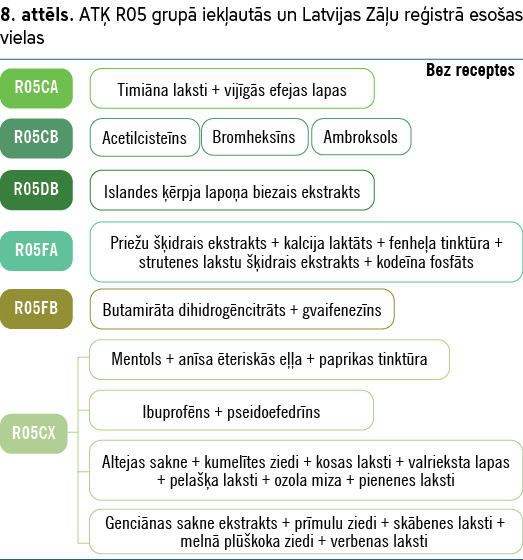
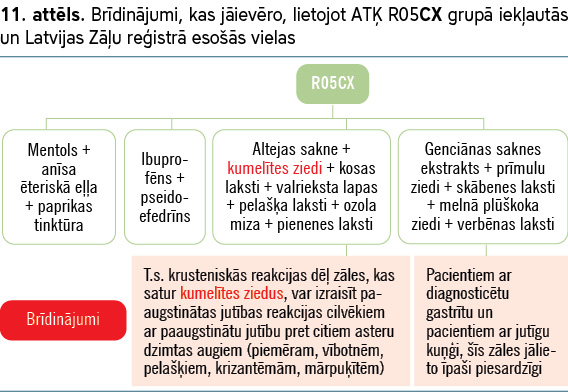
Lielākai daļai augu preparātu, kas iekļauti šajā grupā, nav veikti mijiedarbības pētījumi vai nav informācijas par mijiedarbībām (skat. 8.–13. attēlu).




Pretsaaukstēšanās līdzekļi un zinātniskie pierādījumi
Analizējot pieejamo informāciju par šajā rakstā minētām aktīvām vielām, jākonstatē, ka virknei aktīvo vielu nav pietiekamu pierādījumu, kas atbalstītu to lietošanu bezrecepšu pretklepus līdzekļos vai noliegtu to lietderību. Sistemātiskā pārskatā par bezrecepšu pretklepus līdzekļu lietošanu bērniem un pieaugušajiem konstatēts, ka nav bijusi pietiekama primāro pētījumu kvalitāte, kā arī veikts maz pētījumu.
Subjektīva pacientu sajūta par klepus biežuma mazināšanos minēta kā efektivitātes rādītājs. Norādīts arī tas, ka no pacientu viedokļa minimālais sagaidāmais rezultāts būtu klepus mazināšanās par vismaz 25% izmaksu ziņā lētai ārstēšanai bez blaknēm.
Savukārt analizēto pētījumu rezultātos šis slieksnis nav sasniegts, kas liek kritiski domāt par šo līdzekļu efektivitāti (22). Citi pētnieki norāda, ka vajadzīgi papildu pētījumi par pretklepus līdzekļu lietderību bērniem un pieaugušajiem, kā arī bērniem līdz viena gada vecumam, iespējams, drošāka alternatīva ir medus. Piemēram, Beļģijā pretklepus zāles kontrindicētas bērniem līdz sešu gadu vecumam un nav ieteicamas līdz 12 gadu vecumam. Pārskatā netika iekļauti, piemēram, augu izcelsmes līdzekļi. Iespējams, par tiem netika atrasti randomizēti kontrolēti pētījumi, lai gan pārdošanas apjomi šiem līdzekļiem ir lieli (23).
Sistemātiskā pārskatā par antihistamīna līdzekļiem norādīts, ka tiem ir ierobežota īstermiņa (pirmā un otrā ārstēšanas diena: 45% jutās labāk, salīdzinot ar 38% placebo grupā) labvēlīga ietekme uz vispārējo simptomu smagumu, bet tāda nav vērojama ne vidēji ilgā, ne ilgā laikā. Nav klīniski nozīmīgas ietekmes uz deguna tūsku, rinoreju vai šķaudīšanu. Lai gan blaknes ir biežākas, lietojot antihistamīna līdzekļus ar lielāku miega efektu kā zāļu blakni (pirmā paaudze), atšķirība nav statistiski nozīmīga (9% pret 5,2% placebo grupā). Pētījumi par efektivitāti bērnu grupā bija ar skaitliski mazāku dalībnieku skaitu un zemākas kvalitātes, tiem trūka pierādījumu par antihistamīna līdzekļu efektivitāti bērniem (24).
Vērtējot kortikosteroīdu efektivitāti, autori konstatē, ka intranazālu kortikosteroīdu lietošanai saaukstēšanās simptomu mazināšanai nav pietiekamu pierādījumu. Papildus autori gan norāda ka iekļaušanai sistemātiskā pārskatā bija derīgi tikai trīs pētījumi, kuru kvalitāte bija slikta un statistiskā jauda – ierobežota. Tāpēc nepieciešami lieli, randomizēti, dubultakli, kontrolēti klīniskie pētījumi par pieaugušajiem un bērniem, lai korekti atbildētu uz šo jautājumu (25).
Analizējot kombinētos līdzekļus, kas satur antihistamīna, analgētiskos līdzekļus un dekongestantus, sistemātiskā pārskata autori neatrod pietiekamus datus par šo kombinēto līdzekļu efektivitāti saaukstēšanās simptomu mazināšanai. Tāpēc autori uzskata, ka, pamatojoties uz šiem ierobežotiem datiem, ietekme uz atsevišķiem simptomiem, iespējams, ir pārāk maza, lai būtu klīniski nozīmīga. Šobrīd pieejamie pierādījumi liecina, ka šādi kombinēti līdzekļi varētu dot vispārēju ieguvumu pieaugušajiem un vecākiem bērniem, taču tas jāsalīdzina ar blakņu risku. Nav pierādījumu par efektivitāti maziem bērniem (26).
Iepriekš rakstītais norāda uz zināmu tendenci zāļu tirgū, ka virknei plaši lietotu medikamentu trūkst nozīmīgu statistiski un klīniski ticamu pierādījumu par to efektivitāti. Tas diemžēl sarežģī speciālistu darbu, kam izvēle jāpamato pierādījumos balstītā medicīnā (27).
Jebkuram speciālistam ir jāpatur prātā ieguvuma un riska vērtēšana saistībā ar zāļu lietošanu:
• daudz lietojamo zāļu var veicināt pacienta nelīdzestību – reizēm “vairāk” ir vienkārši “vairāk” nevis “labāk”;
• dzīves kvalitātes samazināšanās, kas saistīta ar zāļu blaknēm un neatbilstošu zāļu lietošanu;
• papildu izmaksas pacientam un veselības aprūpes sistēmai (28, 29).
Turklāt veselības aprūpes speciālisti joprojām nepietiekami iesaista pašus pacientus lēmumu pieņemšanā par viņu veselību un ārstēšanu.
Vēres
1. Paracetamol overdose in adults. https://bestpractice.bmj.com/topics/en-gb/3000110.
2. FDA clarifies results of recent advisory committee meeting on oral phenylephrine. https://www.fda.gov/drugs/drug-safety-and-availability/fda-clarifies-results-recent-advisory-committee-meeting-oral-phenylephrine.
3. Hopkins Tanne J. Phenylephrine: commonly used decongestant in cold and flu remedies doesn’t work, says FDA. BMJ, 2023; 382: 2124.
4. Gelotte C. K., Zimmerman B. A. Pharmacokinetics, safety, and cardiovascular tolerability of phenylephrine HCl 10, 20, and 30 mg after a single oral administration in healthy volunteers. Clin Drug Investig. 2015; 35 (9): 547–558.
5. Backman I. Phenylephrine, a common decongestant, is ineffective, say FDA advisors. It’s Not Alone. Yale school of medicine. October 5, 2023. https://medicine.yale.edu/news-article/phenylephrine-a-common-decongestant-is-ineffective-say-fda-advisors-its-not-alone/
6. APhA. FDA advisers say oral phenylephrine is not effective as a nasal decongestant. https://www.pharmacist.com/Pharmacy-News/fda-advisers-say-oral-phenylephrine-is-not-effective-as-a-nasal-decongestant.
7. EDQM. Committee of experts on the classification of medicines as regards their supply (CD-P-PH/PHO). Evidence-based classification reviews of medicines belonging to the ATC group R01 (Nasal preparations). 2019.
8. Bradley J. G. Prostgrad Med. 1991 May 1; 89 (6): 195-7, 201-2.
9. A justification for changing the current wording of the GSL classification of phenylephrine to include a cut-off point for solid dose products containing 10 mg or less of phenylephrine. https://medsafe.govt.nz/profs/class/Agendas/agen32-Phenylephrine.pdf.
10. Farzam K., Sabir S., O’Rourke M. C. Antihistamines. Treasure Island (FL): StatPearls Publishing; July 10, 2023. https://www.ncbi.nlm.nih.gov/books/NBK538188/.
11. Trustancho-Perez A., Villalba-Moreno A., Santos-Rubio M. D., Belda-Rustarazo S., Santos-Ramos B., Sanchez-Fidalgo S. Concordance among 10 different anticholinergic burden scales in at-risk older populations. J Patient Saf. 2022 Jun; 18 (4): e816–e821.
12. EMA confirms measures to minimise the risk of serious side effects with medicines containing pseudoephedrine. 25.01.2024.
13. Oh S. et al. Dextromethorphan. StatPearls. 2023 May. https://www.ncbi.nlm.nih.gov/books/NBK538216/.
14. PRAC starts safety review of pseudoephedrine-containing medicines. 23.02.2023.
15. Medscape. Drug Interactions Checker.
16. FDA. CFR – Code of Federal Regulations Title 21. https://www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfCFR/CFRSearch.cfm?fr=310.545.
17. National Institutes for Health. The National Center for Biotechnology Information. Terpin hydrate. https://pubchem.ncbi.nlm.nih.gov/compound/Terpin-hydrate#section=Structures.
18. HadSmith K. Millions suffer from addiction to OTC nasal sprays. Medical News Today. https://www.medicalnewstoday.com/releases/27323#4.
19. Medscape, Drugs.com.
20. ZVA. Naphthyzinum 0,1% deguna pilieni, šķīdums. Zāļu apraksts.
21. ZVA. Allergodil 0,1% deguna aerosols, šķīdums. Zāļu apraksts.
22. Smith S. M., Schroeder K., Fahey T. Over-the-counter (OTC) medications for acute cough in children and adults in community settings. Cochrane Database Syst Rev. 2014 Nov 24; 2014 (11): CD001831.
23. De Sutter A. There is no good evidence for the effectiveness of commonly used over-the-counter medicine to alleviate acute cough. Commentary on: Smith S. M., Schroeder K., Fahey T. Over-the-counter (OTC) medications for acute cough in children and adults in community settings. Cochrane Database Syst Rev 2014;11:CD001831. BMJ Evidence Based Medicine. https://ebm.bmj.com/content/20/3/98.
24. De Sutter A. I., Saraswat A., van Driel M. L. Antihistamines for the common cold. Cochrane Database Syst Rev. 2015 Nov 29.
25. Hayward G., Thompson M. J., Perera R., del Mar C. B., Glasziou P. P., Heneghan C. J. Corticosteroids for the common cold. Cochrane Database Syst Rev. 2015 Oct 13.
26. Sutter A. I., Eriksson L., van Driel M. L. Oral antihistamine-decongestant-analgesic combinations for the common cold. Cochrane Database Syst Rev. 2022 Jan 21; 1 (1): CD004976.
27. De Melker A. R. Diseases: the more common the less studied. Fam Pract. 1995 Mar; 12 (1): 84-87.
28. McCarthy LM et al. ThinkCascades: A tool for identifying clinically important prescribing cascades affecting older people. Drugs Aging. 2022; 39 (10): 829–840.
29. Brath H. et al. What is known about preventing, detecting, and reversing prescribing cascades: a scoping review. J Am Geriatr Soc. 2018; 66 (11): 2079–2085.
Raksta pilnā versija žurnālā “Materia Medica” 11/2024.

 Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju
Medikamentu Informācijas Centrs Farmācijas portāls | Viss par farmāciju





